Больной В. 52 года. 1959 г/р.
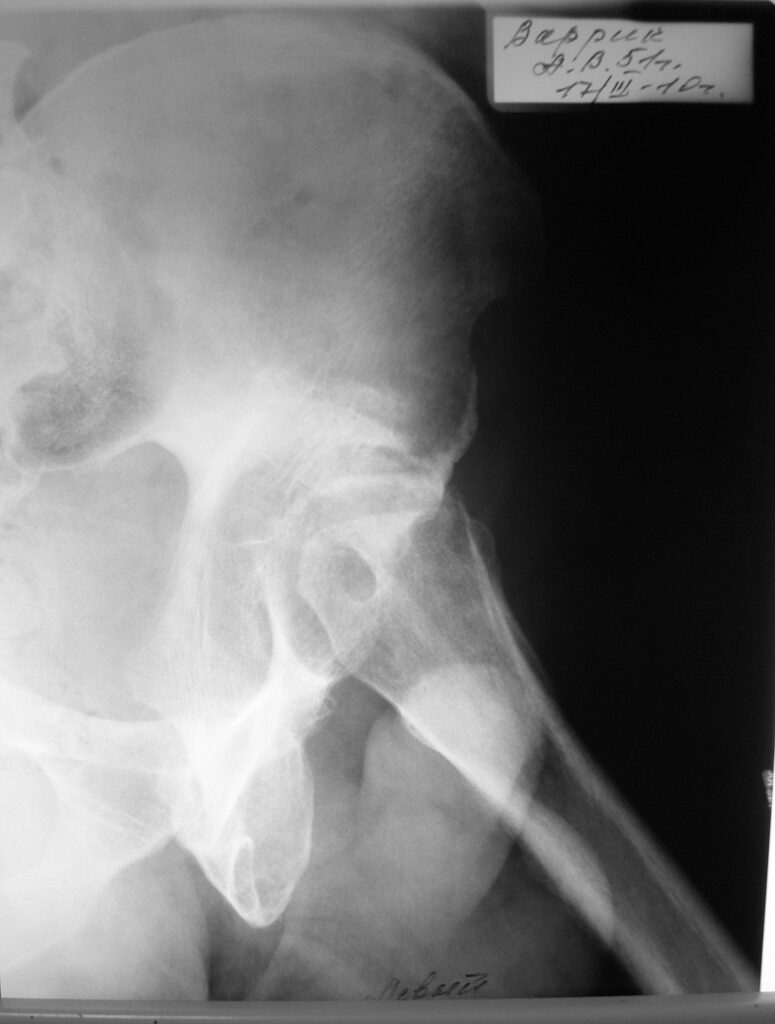
Диагноз – Хронический посттравматический остеомиелит костей составляющих левый тазобедренный сустав, бессвищевая форма. Сгибательно приводящая контрактура левого тазобедренного сустава, с выраженным болевым синдромом. Укорочение левой нижней конечности на 3 см. Состояние после перенесенной тяжелой сочетанной травмы от 08.10.2009 года. Закрытый перелом лобной кости слева, закрытая ЧМТ с ушибом мозга средней степени тяжести. Консолидированный перелом левой лучевой кости состояние после металлостеосинтеза пластиной. Консолидированный перелом левой плечевой кости состояние после металлостеосинтеза компримирующим винтом. Несросшийся перелом головки левой бедренной кости и левой вертлужной впадины с исходом в асептический некроз, осложненный хроническим остеомиелитом костей составляющих левый тазобедренный сустав, безсвищевая форма.
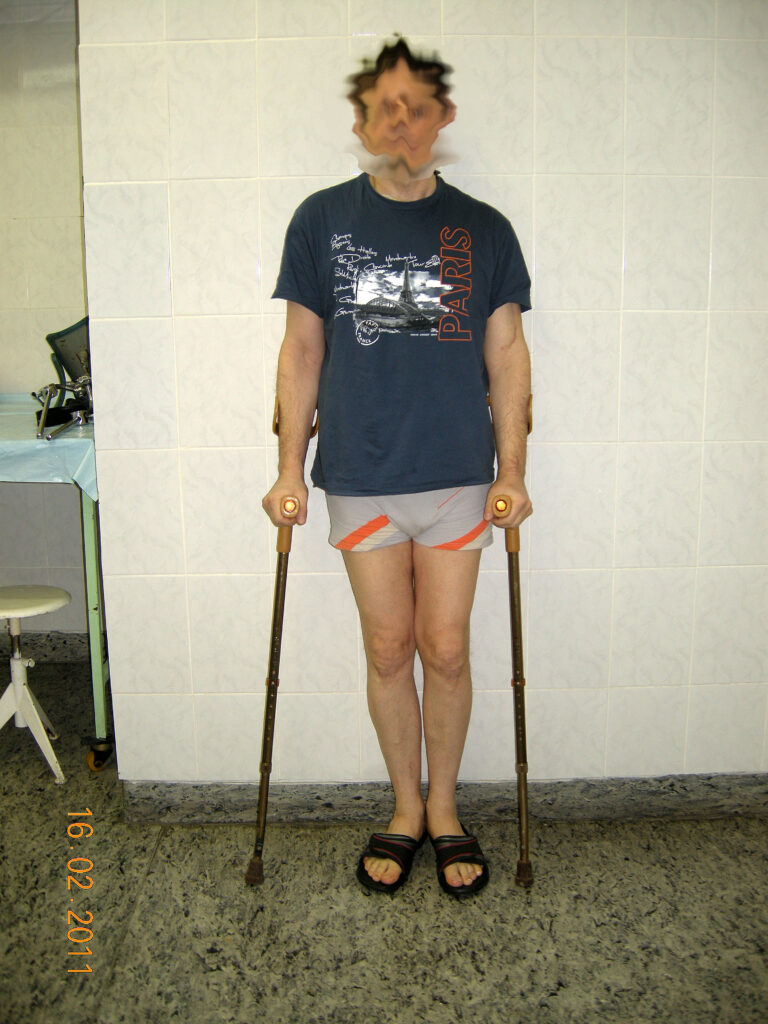
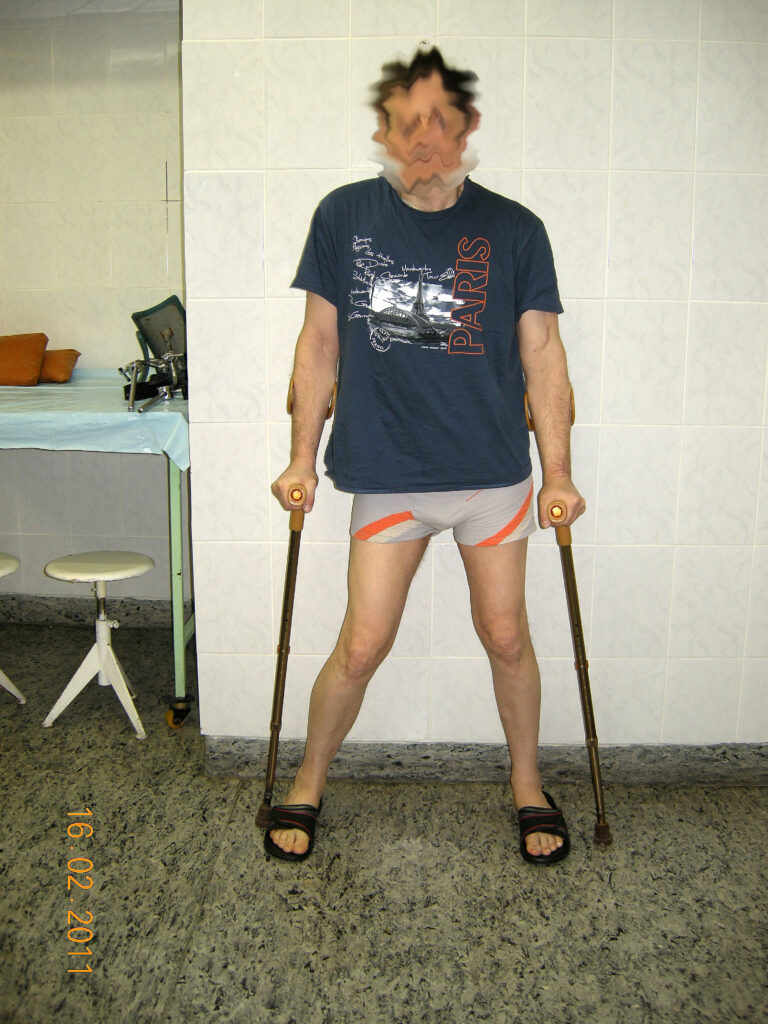
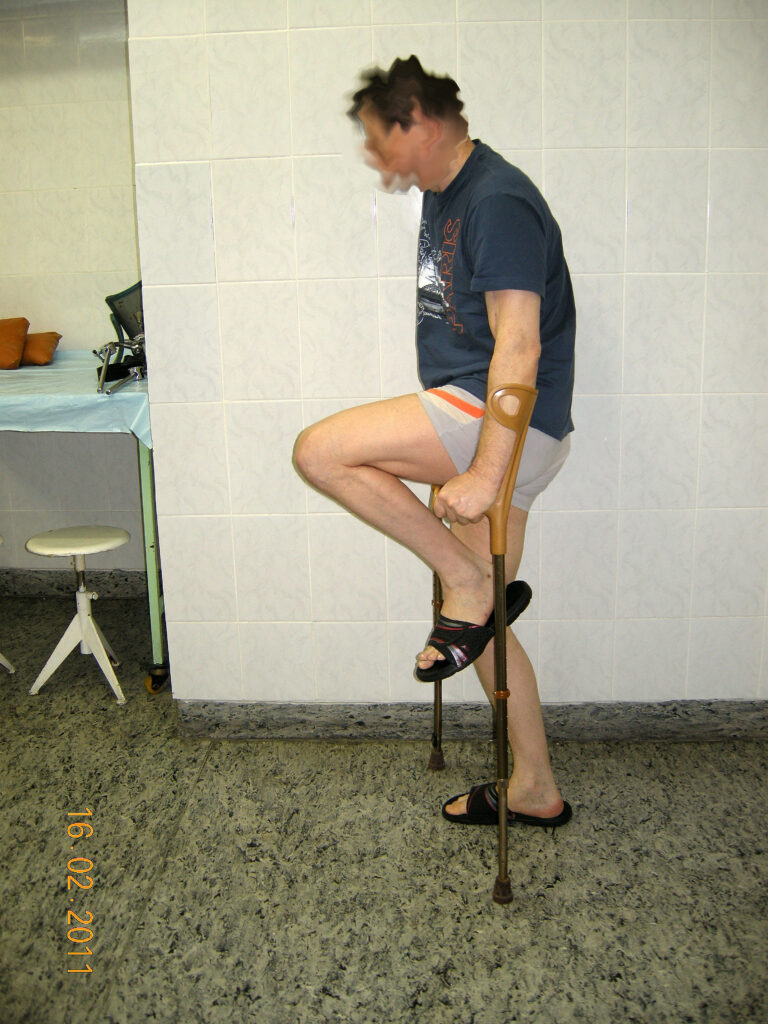
Жалобы при поступлении – на резкие боли в области левого тазобедренного сустава, на невозможность нормально пользоваться левой нижней конечностью, (может пройти с дополнительной опорой 400-500 метров). Резкие боли в области левого тазобедренного сустава иррадиирующие в верхную треть левого бедра, иррадиирущие в левый коленный сустав и по левой голени.
Анамнез – в результате ДТП (лобовое столкновение легковых автомобилей) 08.10.2009 года получил тяжелую сочетанную травму. С места травмы скорой помощью доставлен в ЦРБ г. Дмитрова, в этот же день переведен в Боткинскую больницу. На 5 сутки переведен в НИИ нейрохирургии имени Н.Н.Бурденко с диагнозом – закрытый перелом лобной кости слева, закрытая ЧМТ с ушибом мозга средней степени тяжести, перелом левой лучевой и плечевой костей. Операция 02.11.2009г – открытая репозиция переломов левой лучевой и плечевой кости с металлостеосинтезом пластинами. Операция 11.11.2009г – закрытое вправление вывиха левого бедра с наложением скелетного вытяжения.
В дальнейшем, в связи с психомоторным возбуждением, скелетное вытяжение было снято. Больной получал комплексное консервативное лечение по поводу ЧМТ, восстановительное лечение по поводу переломов левого предплечья и левого плеча. С 10.01.2010г. по 4.02.2011г. находился на стационарном лечении в отд. нейрохирургии ЦВГ при Спецстрое России. В дальнейшем на этапе реабилитации диагностирован перелом пластинки на левом плече с рефрактурой перелома плечевой кости. Операция 18.01.2010г – реостеосинтез перелома левой плечевой кости компримирующим штифтом. В течение восстановительного периода диагностирован асептический некроз головки левого бедра осложненный хроническим остеомиелитом, безсвищевая форма. С выраженным ограничением функции левой нижней конечности. После выписки из отделения проходил курс реабилитации в разных стационарах. Пациент ходил с помощью костылей с умеренной нагрузкой на левую ногу. 11.02.2011г. консультирован в отд. «Гнойной хирургии» ЦВГ при Спецстрое России к.м.н. Маловичко В.В. – диагностирован хронический остеомиелит проксимального отдела левой бедренной кости, без свищевая форма Нестабильный неоартроз в левом тазобедренном суставе с болезненным ограничением движений и укорочением конечности на 3см. Больному предложено дообследование и оперативное лечение.
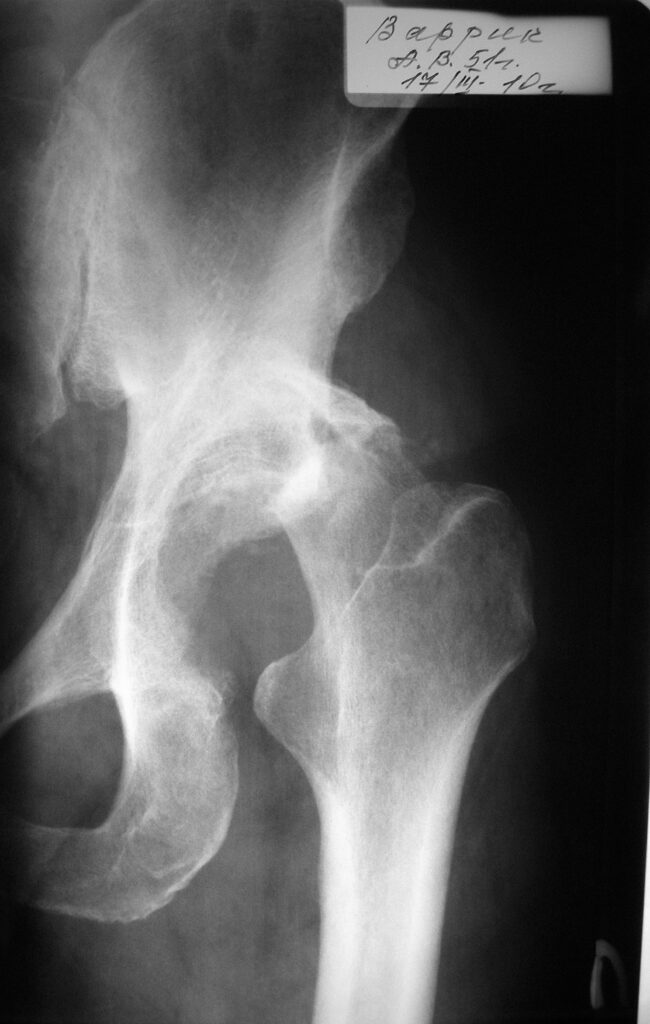
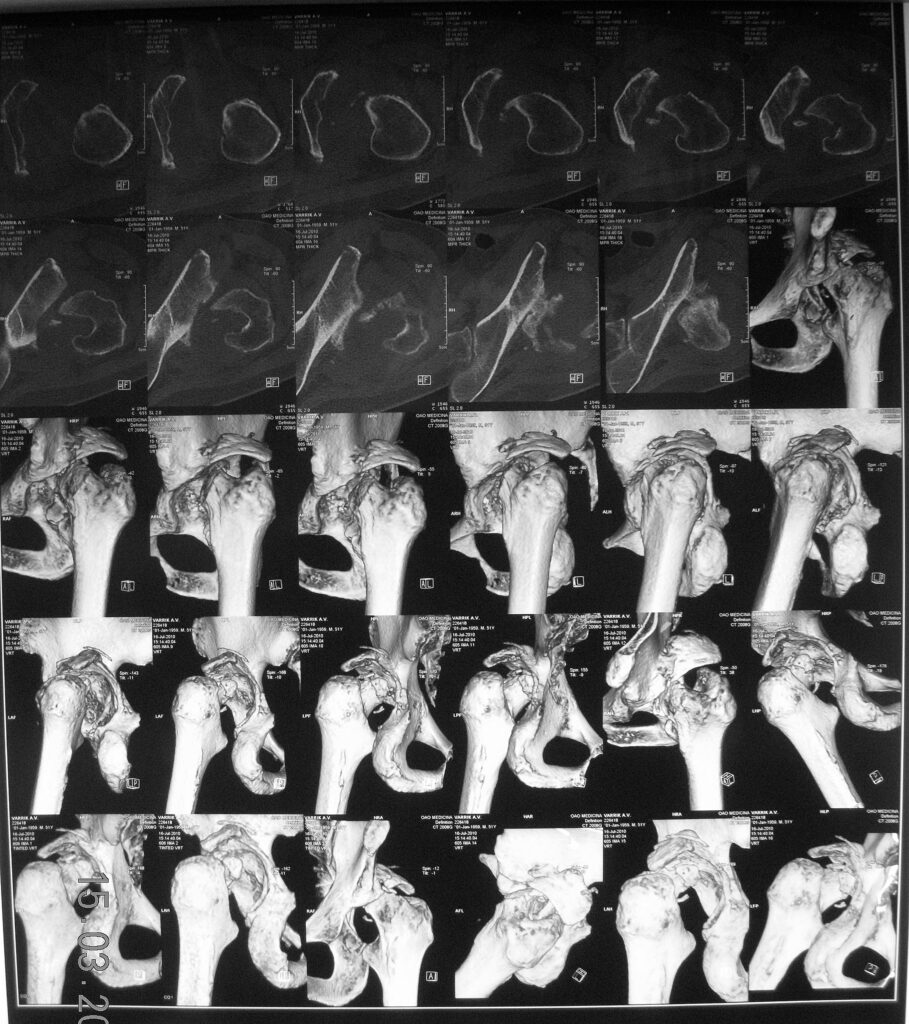
14.02.2011г. в ЦИТО выполнено КТ тазобедренного сустава – неправильно сросшийся перелом заднего края левой вертлужной впадины. Неоартроз левго тазобедренного сустава.
15.02.2011г. пациент госпитализирован в отд. «Гнойной хирургии» ЦВГ при Спецстрое России.
Местный статус при поступлении – больной практически не ходит самостоятельно из за болевого синдрома, перемещается с дополнительной опорой либо с костылями, либо с тростью в периоды ремиссии болевого синдрома. Жалобы на резкие боли в покое и при движение в области левого тазобедренного сустава. Движения в суставе резко ограничены. Сгибание 110 гр. Разгибание 165 гр. Ротационные движения практически отсутствуют. Бедро и голень слева атрофичны. Пальпация сустава резко болезненна. На левой стопе без двигательных и чувствительных расстройств.
Операция 16.02.2011г. – резекционная секвестрнекрэктомия проксимального отдела левой бедренной кости и вертлужной впадины с созданием условий для формирования опорного неоартроза, дренирование.
Ход операции – под эпидуральной анестезией, в положении больного на правом полу-боку, после 3х кратной обработки операционного поля раствором йодопирона по наружне-боковой поверхности левого тазобедренного сустава (проекция большого вертела) выполнен дугообразный разрез кожи длиной 20 см. Тупо-острым путем обнажен проксимальный отдел бедренной кости. С помощью долота произведена остеотомия верхушки большого вертела. Остеотомированный фрагмент большого вертела отведен на крепящихся к нему ягодичных мышцах в сторону и взят на зажим. Вскрыта полость тазобедренного сустава. Вертлужная впадина заполнена рубцовой тканью с фрагментами костной ткани шейки и хряща. Все патологические ткани удалены (взяты посевы). Задний край вертлужной впадины отсутствует. Хрящ вертлужной впадины местами узурирован, истончен. С помощью секвестральных ложек и электро-шарожек выполнено его удаление. Резецированный отдел бедренной кости с остатком нижней части шейки обработан рашпилем. Полость сустава и рана обильно промыты перекисью водорода и хлоргекседином, произведена вауумирование. Больной переведен в горизонтальное положение. Оперированная нога отведена под угол в 30 градусов и фиксирована на дополнительном операционном столе в деротационном сапожке. Остеотомированный фрагмент большого вертела подшит к наружне-передней поверхности в\3 диафиза бедренной кости толстым кетгутом. В вертлужную впадину введен 1 полюсной дренаж. По диннику раны под мышцами проведена 2х полюсная дренажная трубка. Рана послойно ушита наглухо. Асептическая повязка со спиртовым хлоргекседином. Больной без изменения заданного угла отведения переведен в палату.
В послеоперационном периоде в течение 3х недель больной соблюдал постельный режим с отведение левой ноги под угол в 40 градусов и фиксацией стопы в функциональном положении в деротационном сапожке. Проведен курс АБ терапии цефазолин по 1 гр х 3 раза в\в, метрагил по 500 мг х 2 раза в\в12 дней. Иммуномодуляторы – полиоксидоний по 12 мг х 1 раз в\в 10 дней. Противовирусная терапия – валтрекс по по 500 мг х 3 раза внутрь 12 дней. В посеве о\материала микрофлора не обнаружена, ПЦР о\материала и крови – отр, ИФА о\материала и крови – вирус Эпштейна Барр 1\3200, вирус герпеса 1\1600. С первого дня начат курс ЛФК по схеме Маловичко В.В. Рана промывалась через дренаж хлоргекседином. Дренаж удален на 7 день. Послеоперационная рана зажила первичным натяжением. Швы сняты на 14 день. На 3 неделю больной активизирован, обучен ходьбе с помощью костылей с умеренной нагрузкой на левую ногу.
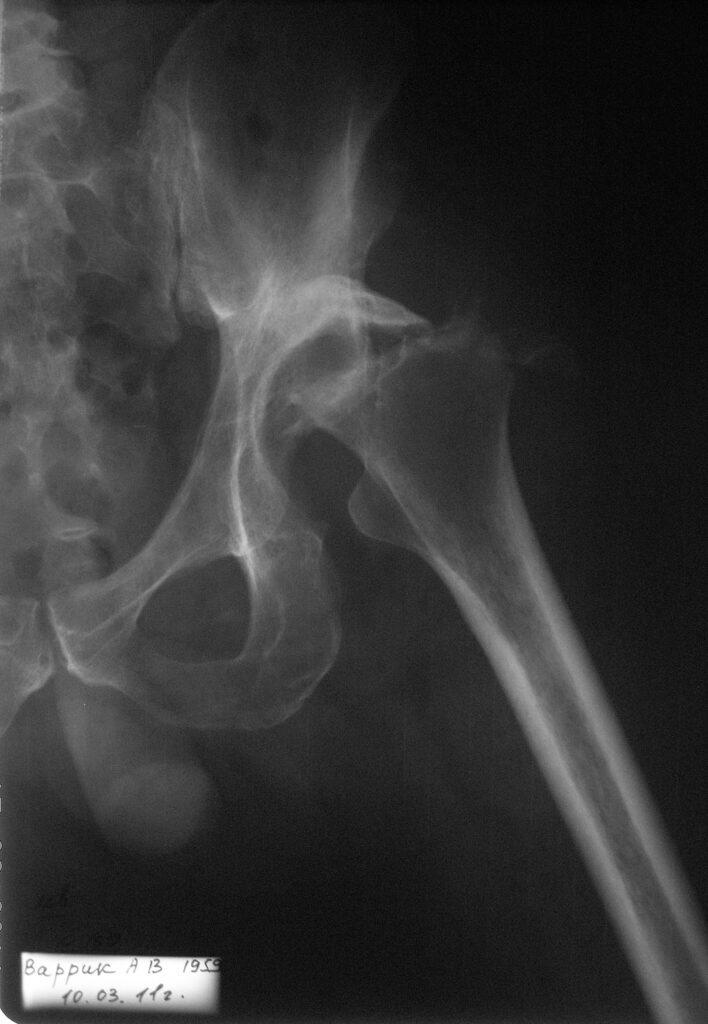
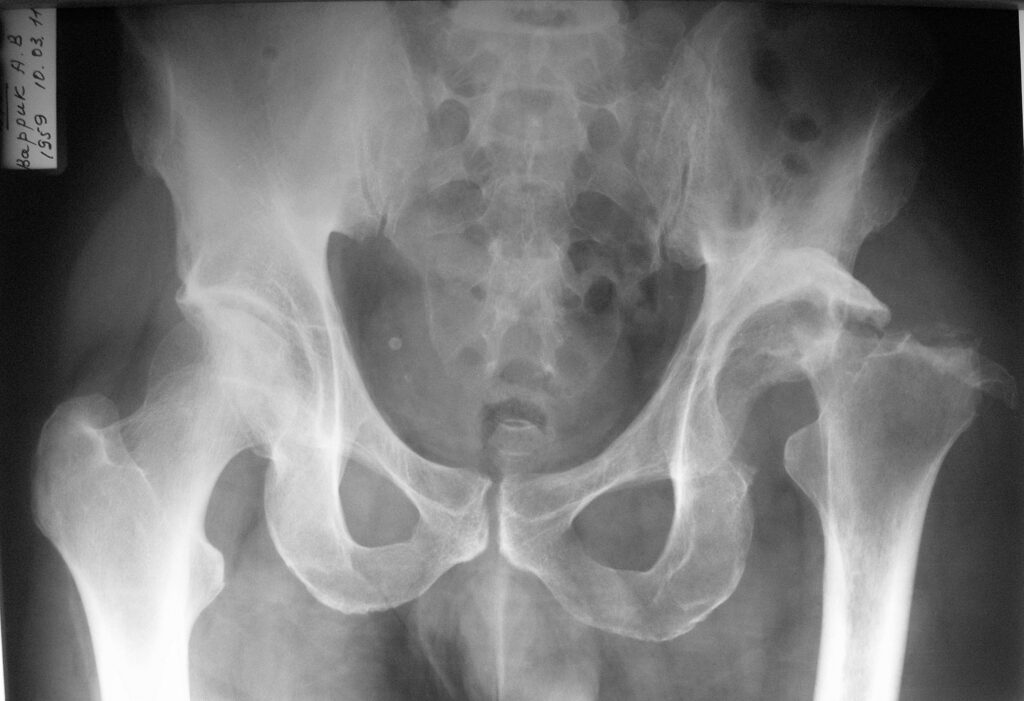
15.03.2011г. больной выписан на амбулаторное лечение с рекомендациями – наблюдение хирурга по м\ж, продолжить курс ЛФК по начатой схеме, ходить с помощью костылей с умеренной нагрузкой на левую ногу, компенсировать послеоперационное укорочение левой ноги в 4см с помощью набойки на подошву обуви.
Пациент наблюдался амбулаторно. Опорно-двигательная функция левой нижней конечности восстановлена полностью.
29.01.2013г. пациент госпитализирован в отд. «гнойной хирургии» ЦВГ повторно для удлинения левого бедра в аппарате КСАУ 01 с целью компенсации послеоперационного укорочения в 4 см.
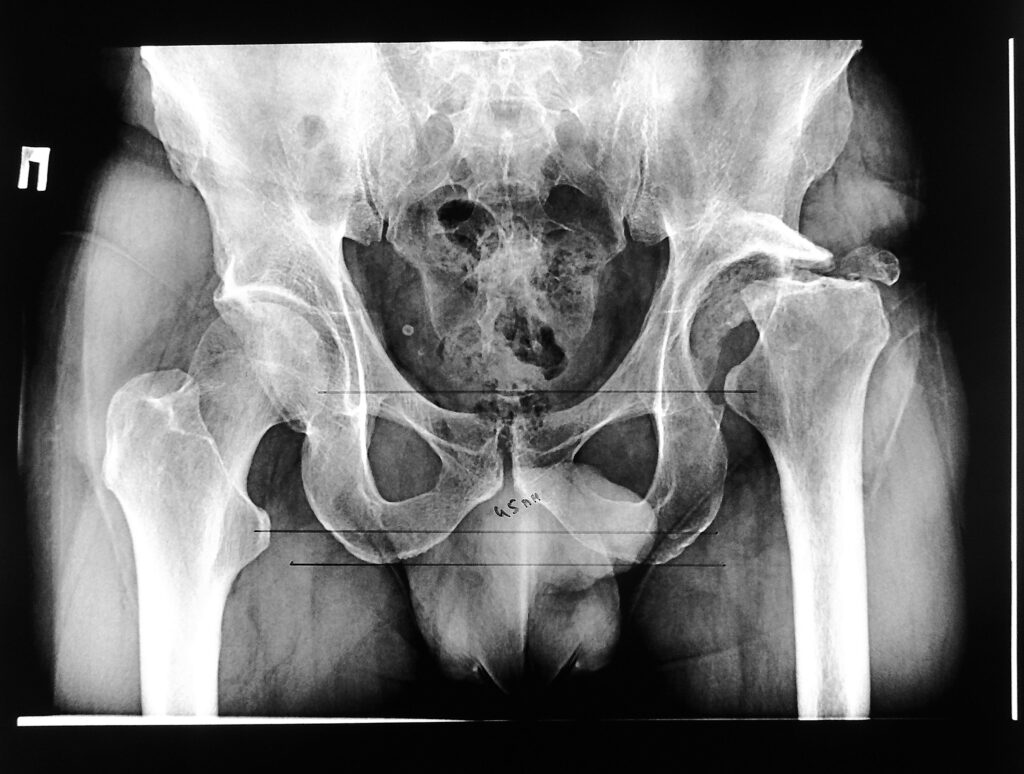
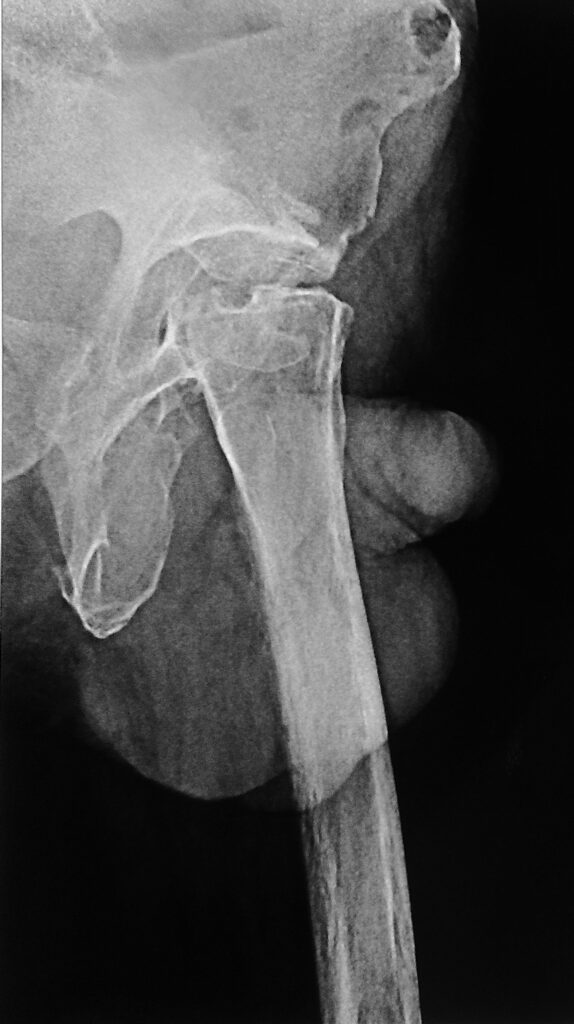
Диагноз – хронический остеомиелит костей составляющих левый тазобедренный сустав в стадии ремиссии. Состояние после резекционной секвестрнекрэктомии костей составляющих левый тазобедренный сустав с созданием условий для формирования опорного неоартроза. Сформировавшийся опорный неоартроз левого тазобедренного сустава. Послеоперационное укорочение левой нижней конечности за счет бедренной кости на 4 см.
Местный статус при поступлении – больной ходит без дополнительной опоры, хромая на левую ногу (набойкой на подошву обуви не пользуется), полностью себя обслуживает. В области левого т/б сустава по наружней-боковой поверхности п/о рубец 20 см. без признаков воспаления. Движения в левом т/б суставе практически в полном объеме. Активное сгибание 60 градусов (пассивное 90 градусов) отведение и ротация в полном объеме. Послеоперационное укорочение левой нижней конечности 4 см. Кровообращение левой нижней конечности не нарушено, неврологическая симптоматика без особенностей.




Операция 30.01.2013г. – закрытое наложение стержневого аппарата КСАУ 01 на левое бедро, компактотомия н/3 левой бедренной кости.
Ход операции – под спинальной анестезией, в положении больного на правом боку, после 3х кратной обработки операционного поля раствором йодопирона под контролем ЭОП на левое бедро наложен стержневой аппарат КСАУ 01. 4 стержня проведены через н/3 бедренной кости и 4 стержня через в/3. Аппарат стабилизирован. В н/3 бедра на 1,5 см. выше последнего стержня с помощью скальпеля выполнен разрез кожи длиной 1 см. С помощью сверла выполнено 3 трепанационных отверстия и долотом выполнена компактотомия. Лавсановый шов на кожу. Асептические повязки.
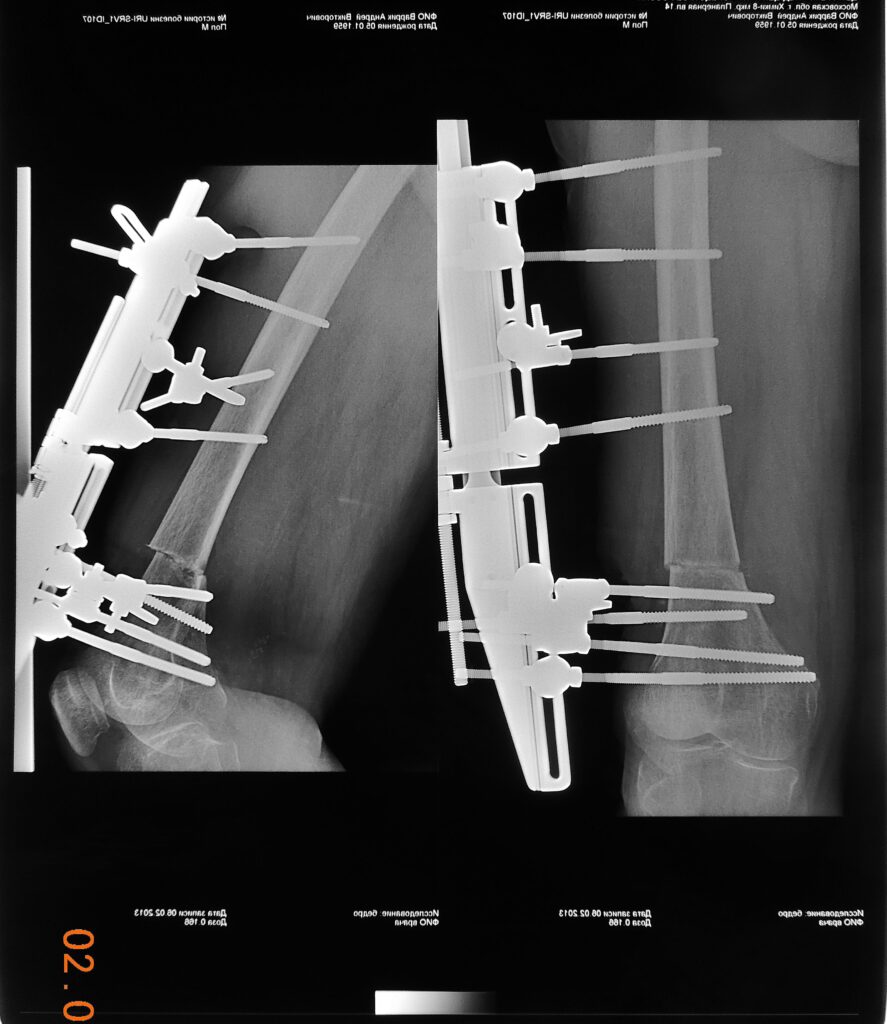
Дистрация в аппарате КСАУ 01 начата 06.02.2013г по 0,3мм х 3 раза вдень.
8.02.2013г. пациент выписан на амбулаторное лечение.
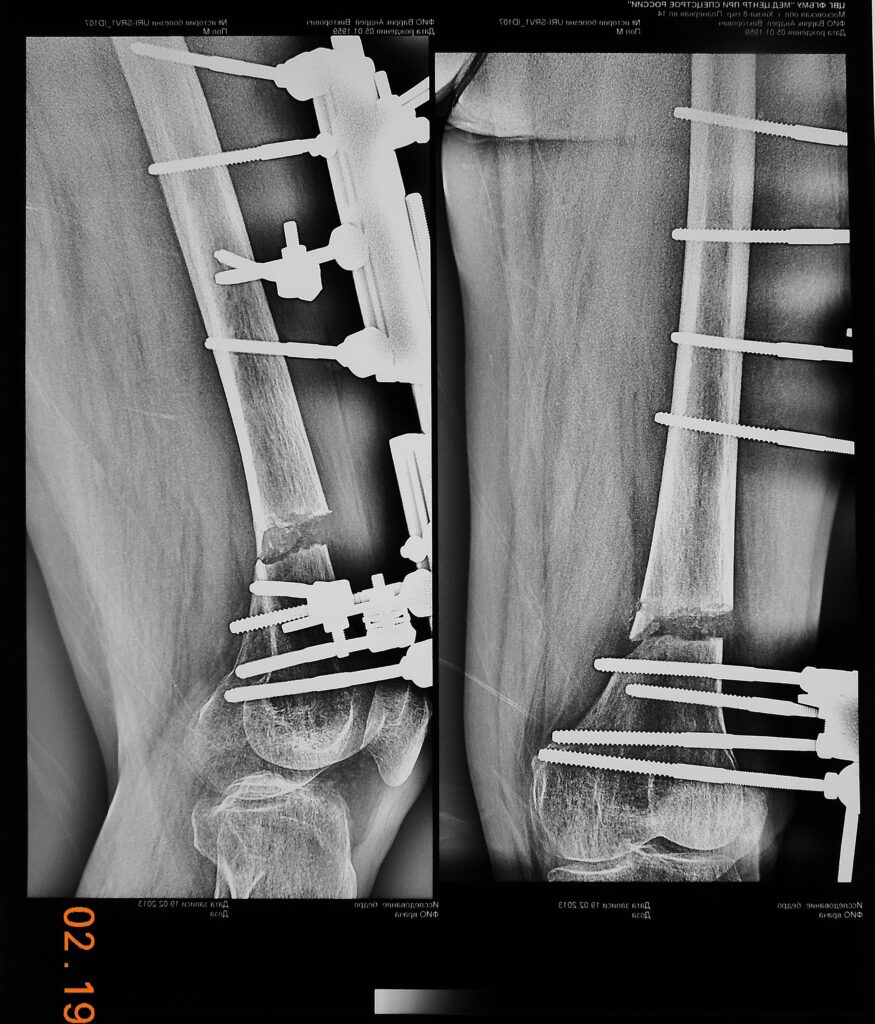
В амбулаторном режиме больной продолжал самостоятельно удлинять бедренную кость в заданном темпе. Длина конечности восстановлена через 1,5 месяца за счет регенерата в 4см.
Аппарат демонтирован после полного созревания костного регенерата через 4,5 месяца 16.06.2013г.
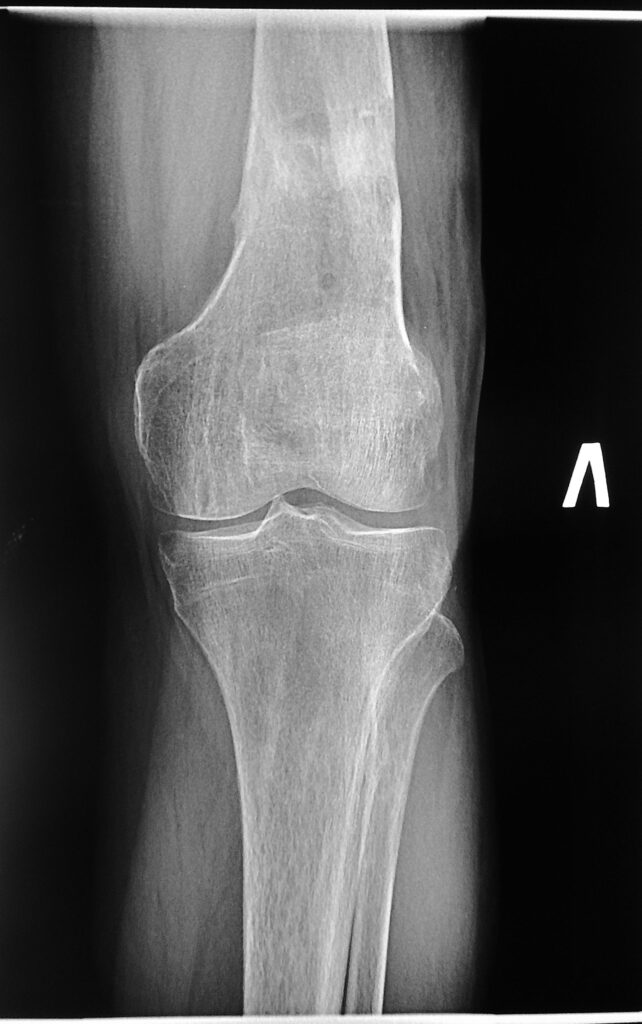
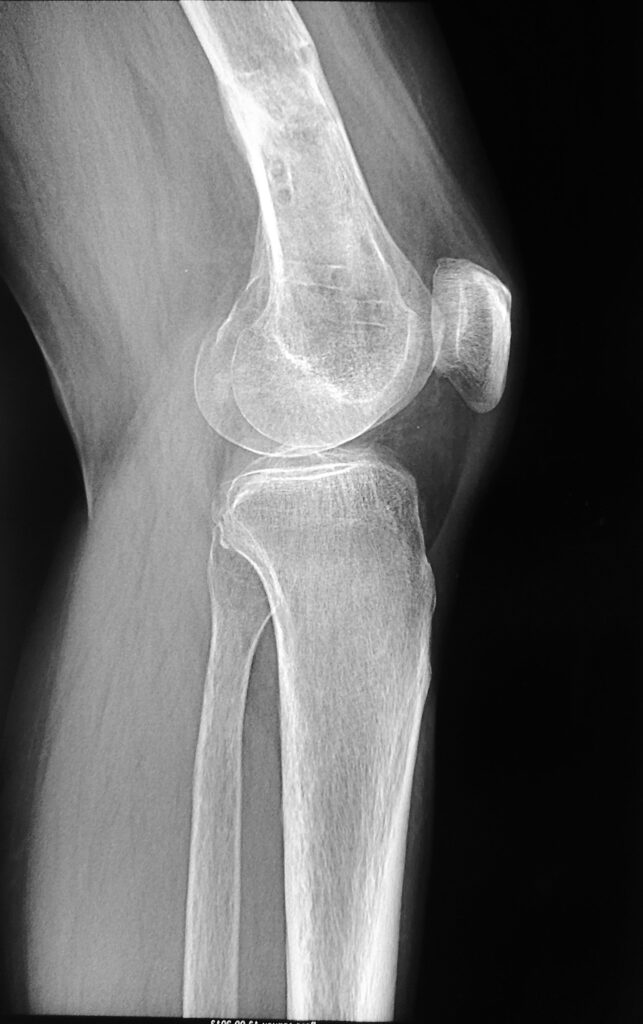
| Костный регенерат 4см |
Отдаленный функциональный результат проведенного хирургического и реабилитационного лечения



