Больной Е. 74 года. 1935 г/р.
Диагноз – хронический остеомиелит проксимального отдела правой бедренной кости с наличием нестабильного, инфицированного эндопротеза «RM-Споторно» правого тазобедренного сустава, функционирующий свищ.
История настоящего заболевания – считает себя больным с 2000 года, когда появились боли в правом тазобедренном суставе. Интенсивность болей росла, появилось ограничение движений. 6.12.2005г пациент был госпитализирован в один из крупных медицинских центров, где был диагностирован правосторонний коксартроз III ст, сгибательно-приводящая контрактура правого бедра, предложено тотальное эндопротезирование.
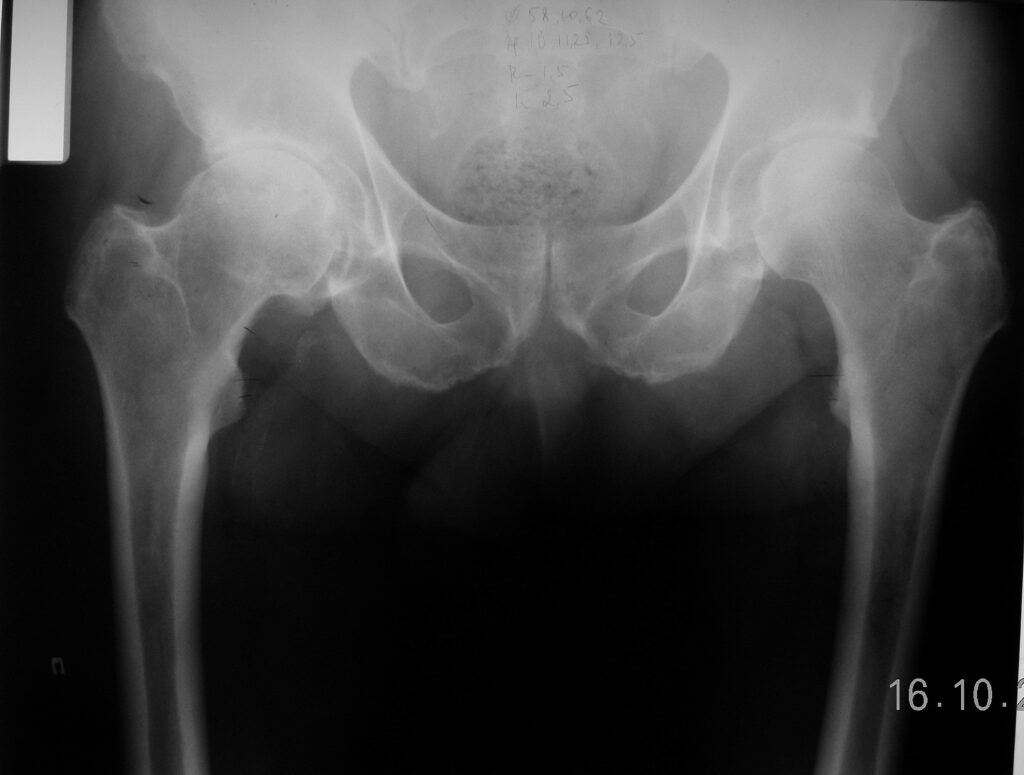
07.12.05 выполнено тотальное эндопротезирование правого тазобедренного сустава протезом «RM-Споторно». Послеоперационное течение без осложнений.
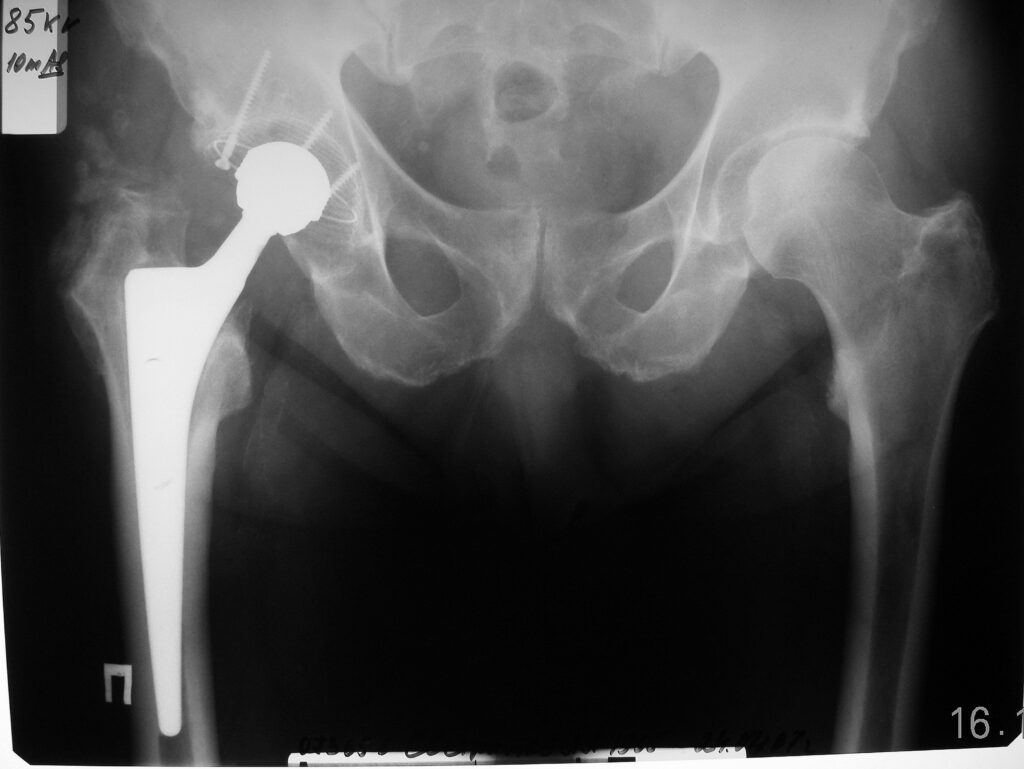
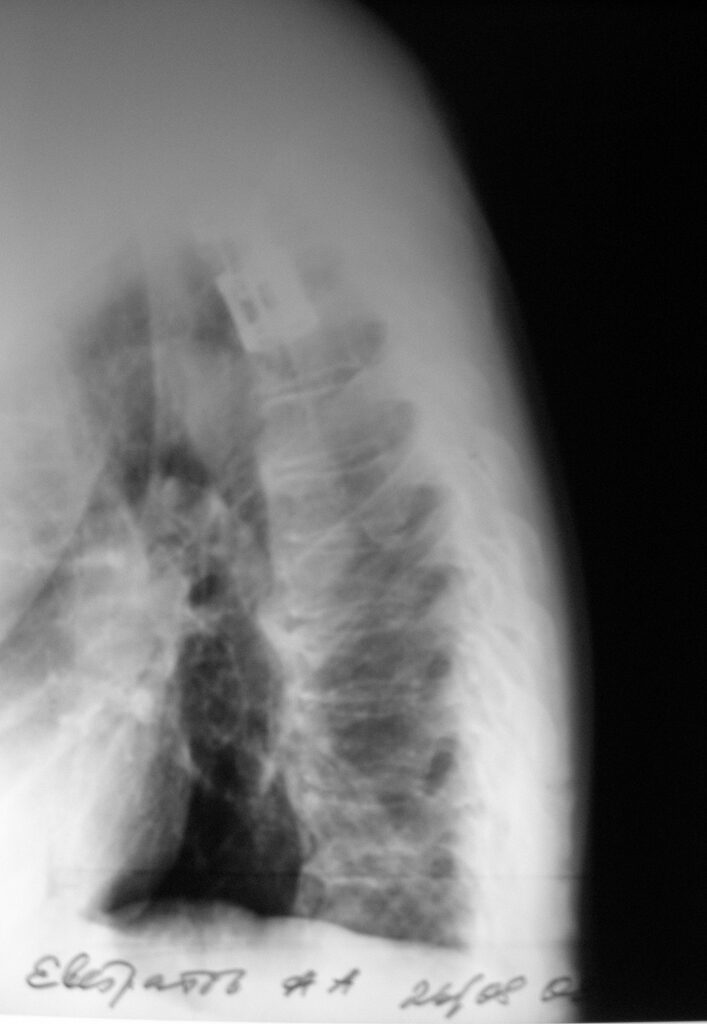
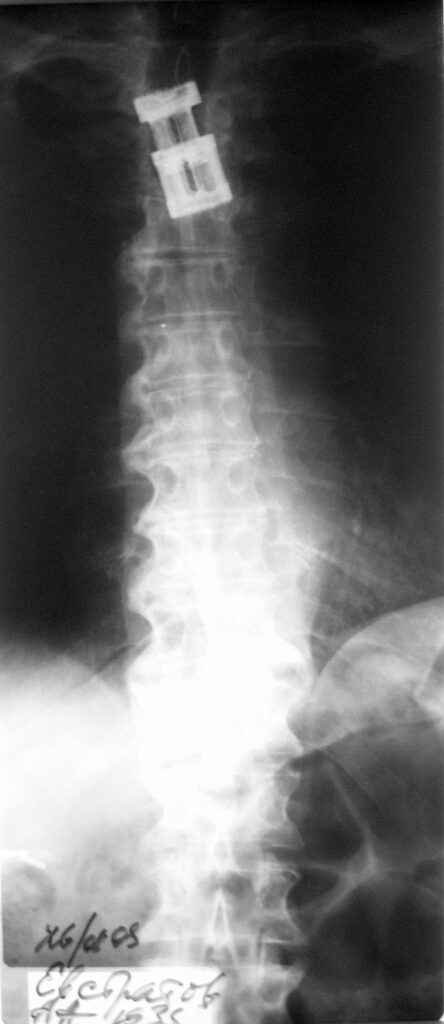
До января 2008г. чувствовал себя удовлетворительно, но затем стали беспокоить боли в грудном отделе позвоночника.. 22.02.2008г. с жалобами на отек и боли распирающего характера правой голени госпитализирован в одну из больниц Москвы, где прошел курс консервативной терапии. Состояние больного улучшилось и 11.03.2008г. больной был выписан на амбулаторное лечение. Пациент ходил с ходунками, стал отмечать появление постепенно нарастающих болей в грудном отделе позвоночника со слабостью нижних конечностей и подъемами температуры тела до 38 градусов. После проведения МРТ грудного отдела позвоночника 9.06.2008г. больной был переведен в отделение нейрохирургии с диагнозом – неспецифический спондилодисцит TH 3-4 с компрессией спинного мозга, нижний парапарез. 18.06.2008 – произведена корпороэктомия и спондилодез титановым телескопическим трансплантатом «TeCORP» с гранулами остеоиндуктора «BCP». В послеоперационном периоде получил массивный курс АБ терапии. Послеоперационный период без осложнений. Швы сняты на 10 сутки, рана зажила первично. Больной активизирован, поставлен на ноги, начал передвигаться в манеже.
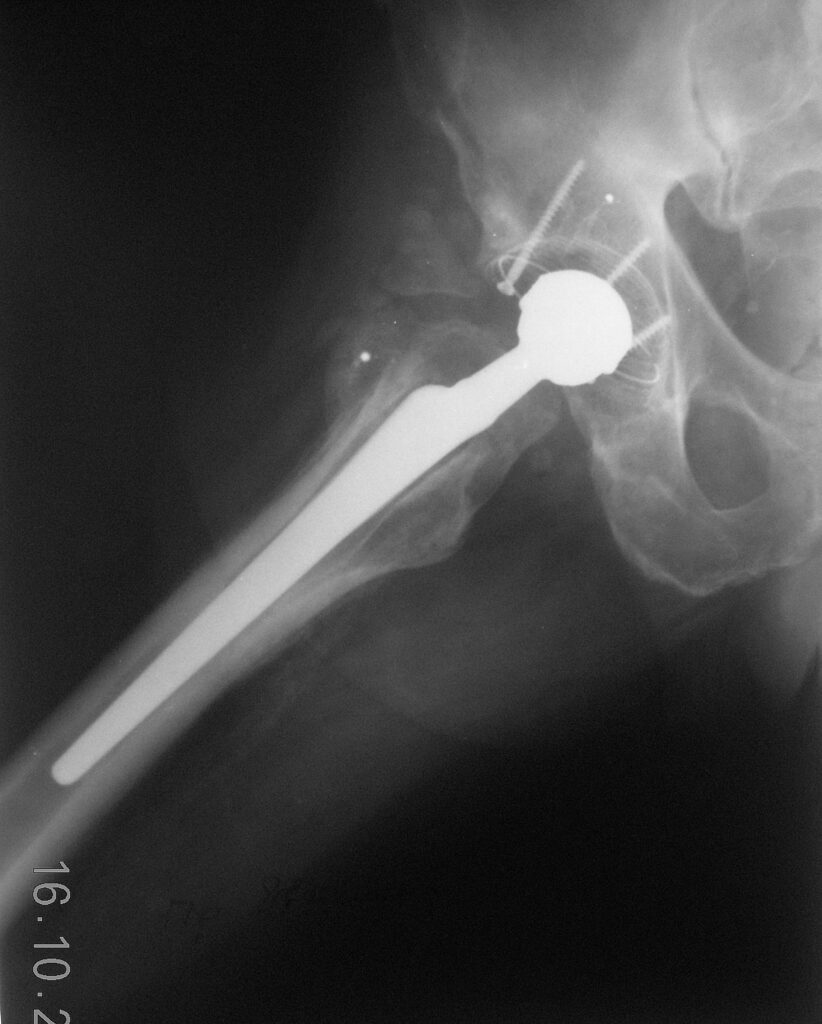
7.08.2008г. больной для продолжения лечения переведен в центр реабилитации, где пациент проходил курс интенсивной ЛФК. 20.10.08 состояние пациента ухудшилось, появилась слабость в нижних конечностях, лихорадка. В посеве крови от 31.10.2008г. выявлен рост золотистого стафилококка. 1.Х1.2008г. с диагнозом септицемия пациент переведен в ортопедическое отделение одной крупной больницы, где начат курс АБ терапии. Состояние пациента несколько улучшилось в посеве крови от 10.12.2008г. роста микрофлоры не обнаружено, больной был выписан. Амбулаторно продолжал заниматься ЛФК. В ходе занятий пациент стал отмечать появление болей и укорочение правой нижней конечности на 8 см. На контрольных рентгенограммах выявлен застарелый вывих бедренного компонента эндопротеза с упором головки в тело подвздошной кости.
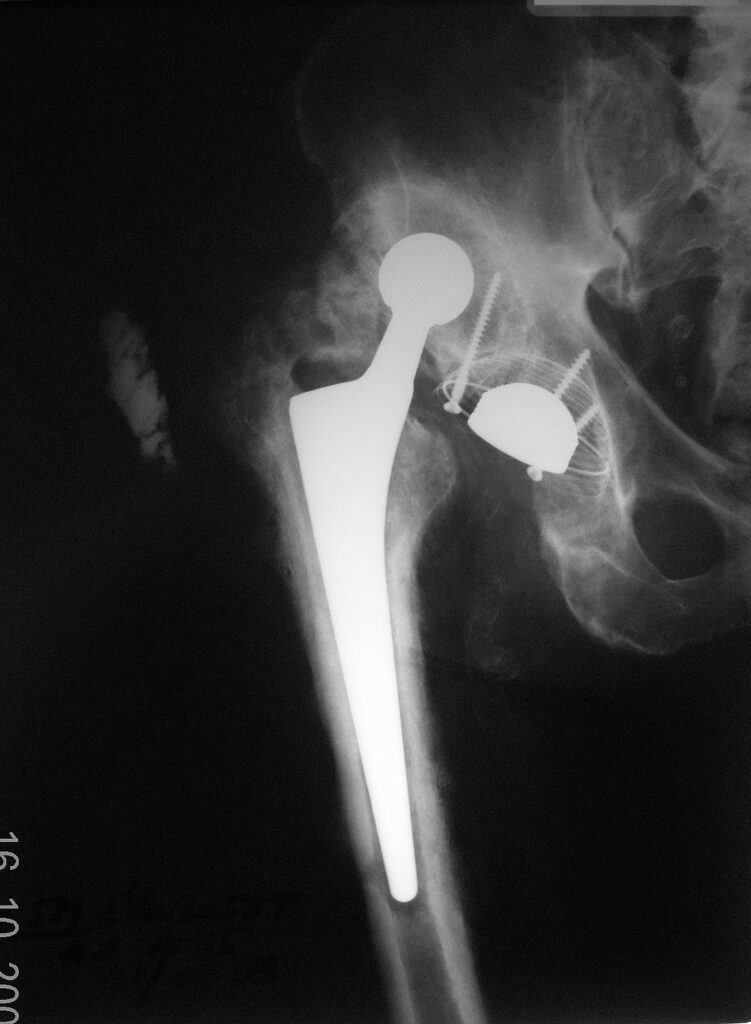
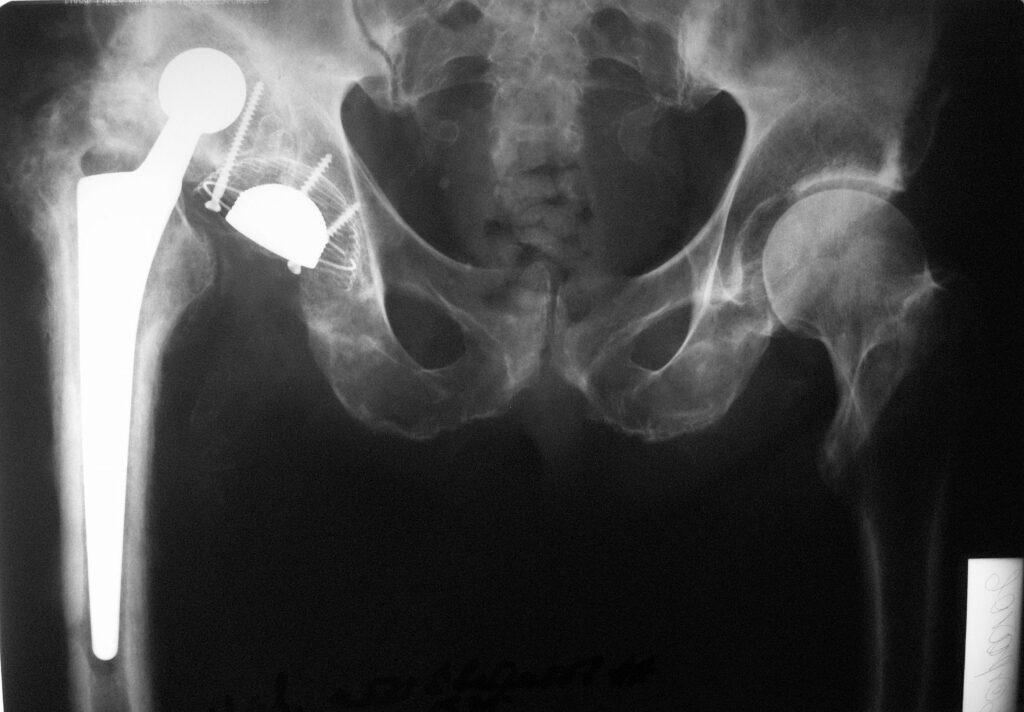
23.06.2009г. госпитализирован в травматолого-ортопедическое отделение одной из клиник г.Москвы, где было наложено скелетное вытяжение за бугристость большеберцовой кости. 26.06.2009г. пациент выписан на амбулаторное лечение с рекомендациями продолжить скелетное вытяжение в домашних условиях.
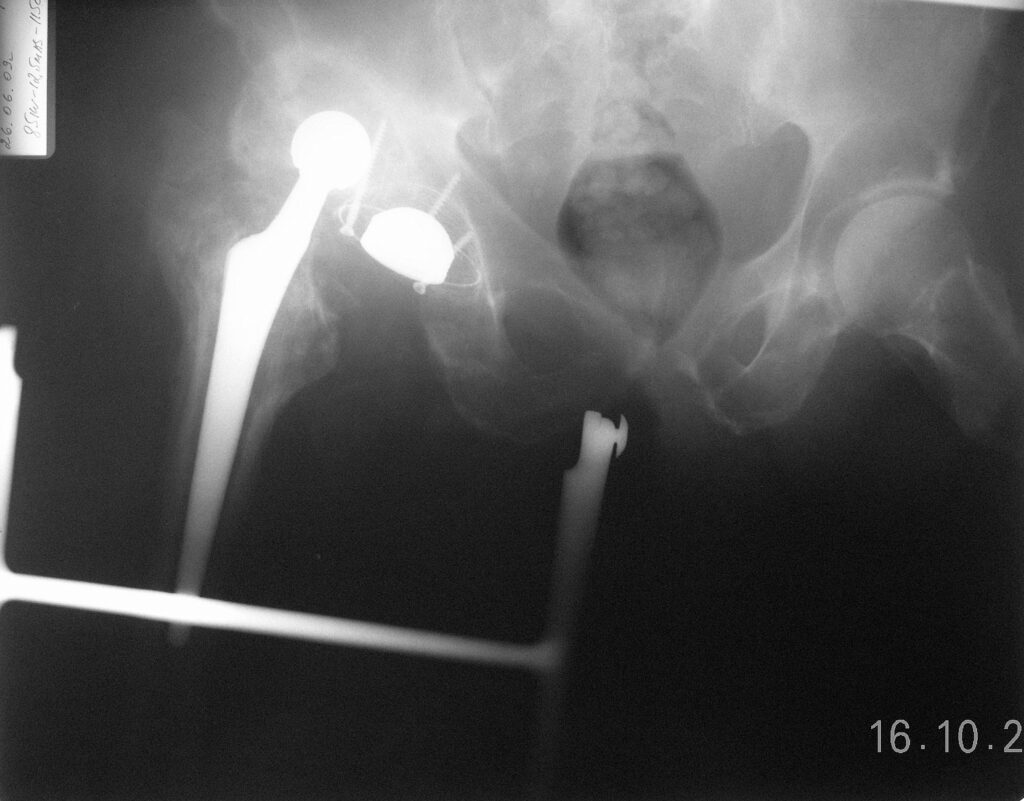
В начале июля 2009г. у больного в области послеоперационного рубца по наружне-боковой поверхности правого бедра открылся свищ с обильным гнойным отделяемым. 9.07.2009г. в той же клинике под эндотрахеальным наркозом произведена попытка закрытого вправления вывиха под контролем ЭОП. Вывих вправить не удалось. В конце августа 2009г. консультирован заведующим отделения гнойной хирургии ЦВГ при Спецстрое России к.м.н. Маловичко В.В., предложено оперативное лечение. 31.08.2009г. больной госпитализирован.
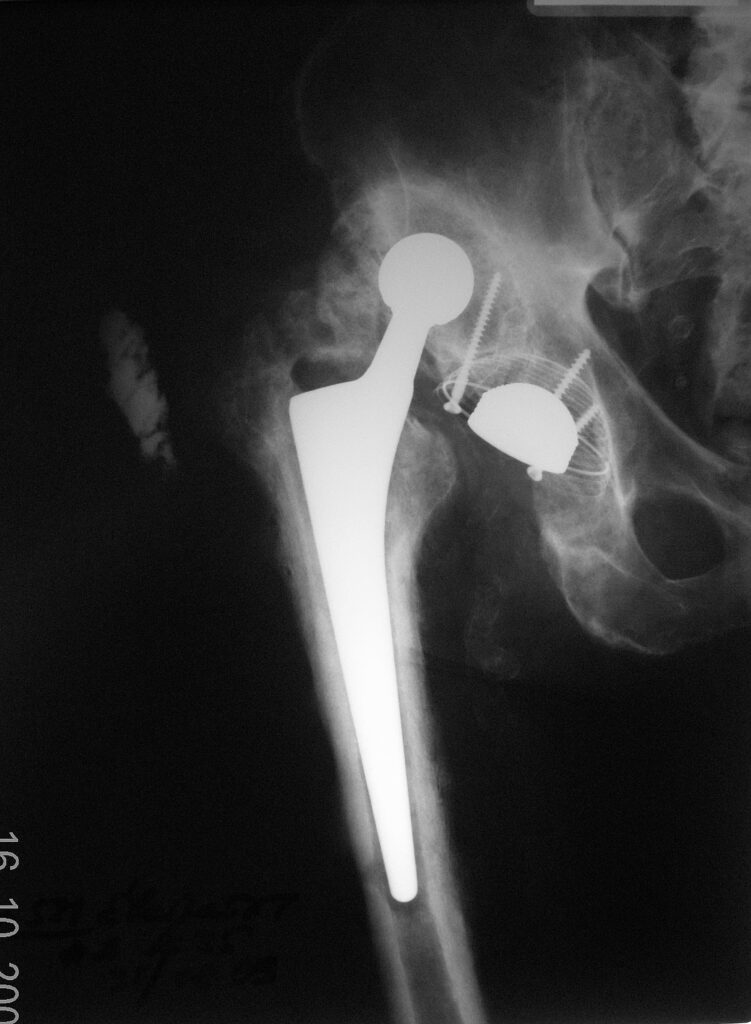
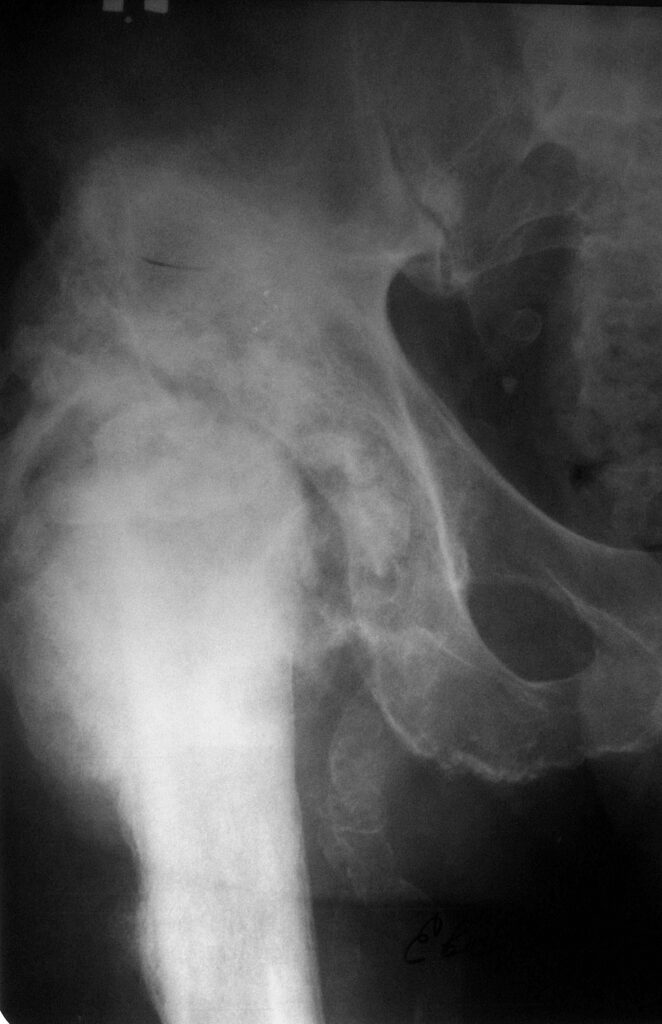
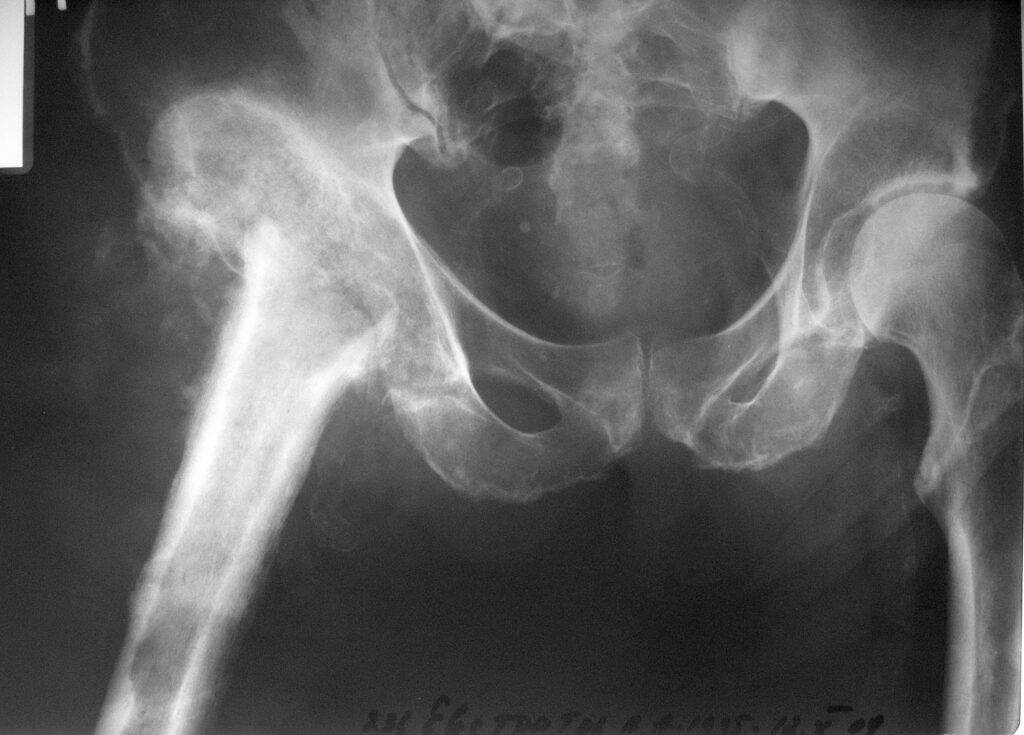
Местный статус при поступлении – больной лежачий, с большим трудом передвигается с помощью ортопедической коляски. Движения левом тазобедренном суставе сохранены. Движения в правом тазобедренном суставе резко ограничены, болезненны. В области правого тазобедренного сустава по наружне-боковой поверхности послеоперационный рубец со свищевым отверстием с обильным гнойным отделяемым. На рентгенограммах вывих бедренного компонента эндопротеза, головка упирается в тело подвздошной кости. Проксимальный конец бедренной кости замурован в оссификатах. Отмечается значительная гипотрофия мышц обеих нижних конечностей на фоне ишемической миелопатии грудного отдела позвоночника с нижним спастическим парапарезом, без нарушения функции тазовых органов. Кровообращение нижних конечностей не нарушено.
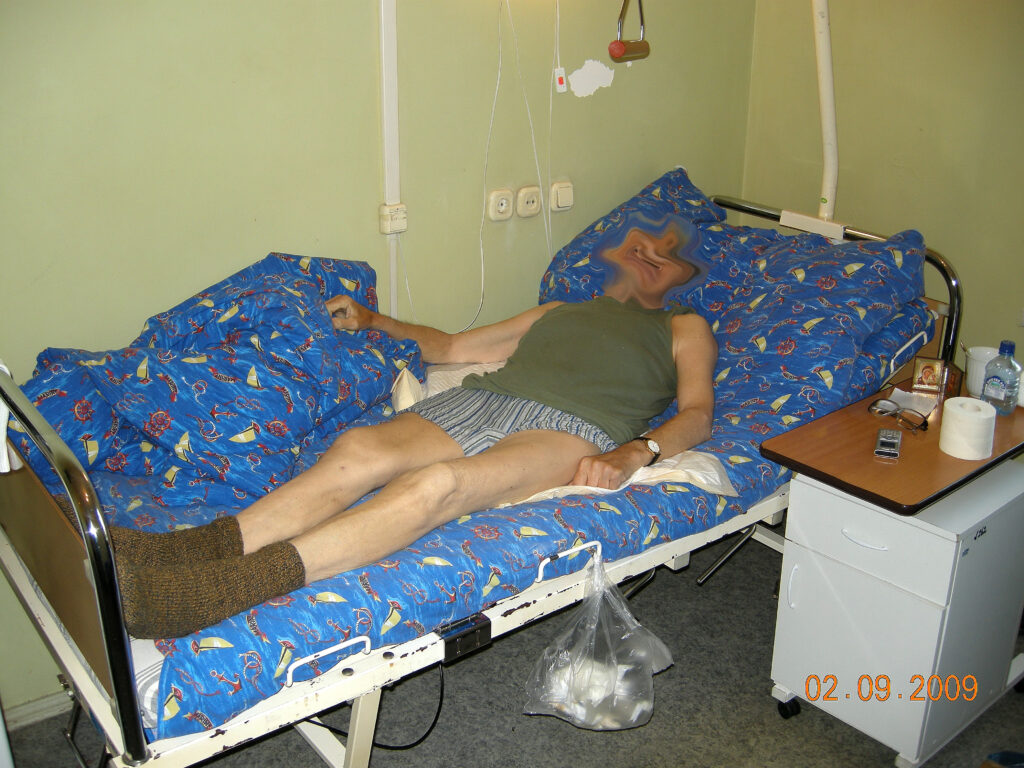
Операция 2.09.2009г. – удаление инфицированного, нестабильного эндопротеза «RM-Споторно» правого тазобедренного сустава, резекционная фистулсеквестрнекрэктомия проксимального отдела правой бедренной кости и вертлужной впадины, с созданием условий для формирования опорного неоартроза. Дренирование.
Ход операции – в положении больного на левом боку, под эндотрахеальным наркозом, произведена 3х разовая обработка операционного поля раствором йодопирона и спирта. В свищевой ход введен раствор бриллиантовой зелени. С помощью скальпеля выполнен разрез кожи длинной 20см с иссечением старго послеоперационного рубца и свищевого хода. При осмотре раны обнаружен обширный некроз подкожной клетчатки и поверхностной фасции, уходящий на переднюю поверхность бедра и к подвздошной кости. Прокрашенные зеленкой ткани иссечены но большом протяжении, но иссечь полностью ткани не представилось возможным из-за обширности некроза. Тупо-острым путем обнажен проксимальный отдел бедренной кости. Эндопротез замурован в оссификатах и рубцовой ткани. С помощью долота произведена резекция проксимального отдела бедренной кости на протяжении 5 см. резецированный отломок и оссификаты удалены. Головка бедренного компонента эндопротеза находится у тела подвздошной кости и также замурована в округлом оссификате. Оссификат частично резецирован, удалены рубцы, после чего обнажилась головка и шейка эндопротеза. Бедренный комонент протеза свободно движется в костномозговом канале. Без технических сложностей бедренный компонент удален. Костно-мозговой канал заполнен гнойными грануляциями, которые удалены с помощью секвестральной ложки. После удаления грануляций из костно-мозгового канала выделилось около 100 мл. жидкого гноя желтоватого цвета без запаха (грануляции и гной взяты в пробирки для микробиологического и ПЦР исследования). В мягких тканях на уровне тела подвздошной кости обширный оссификат, в котором находится головка эндопротеза. Оссификат плотно запаян в рубцах, поэтому решено его не удалять, произведена его обработка секвестральной ложкой. В вертлужной впадине из рубцов выделена чашка эндопротеза, которая при осмотре также нестабильна (болтается, но держится на винтах). С помощью костодержателя и долот произведено удаление чашки протеза вместе с винтами. Поверхность вертлужной впадины узурирована, заполнена гнойными грануляциями – произведена ее обработка секвестральной ложкой. Проксимальный конец бедренной кости узурирован, покрыт соединительной тканью и гнойными грануляциями. Произведена ее обработка секвестральными ложками и рашпилем. Иссечены все подозрительные на жизнеспособность ткани. Рана, вертлужная впадина и костномозговой канал обильно промыты перекисью водорода, хлоргекседином и озонированным физ. раствором. Произведена вакуумная обработка с помощью электроотсоса. В вертлужную впадину и в костномозговой канал бедренной кости введены 1 полюсные дренажи. По длинику раны в продольном направлении проведен 2х полюсной дренаж. Еще один 2х полюсной дренаж установлен в подкожной клетчатки по передней поверхности бедра (в области, где не удалось полностью иссечь прокрашенную фасцию с подкожной клетчаткой).
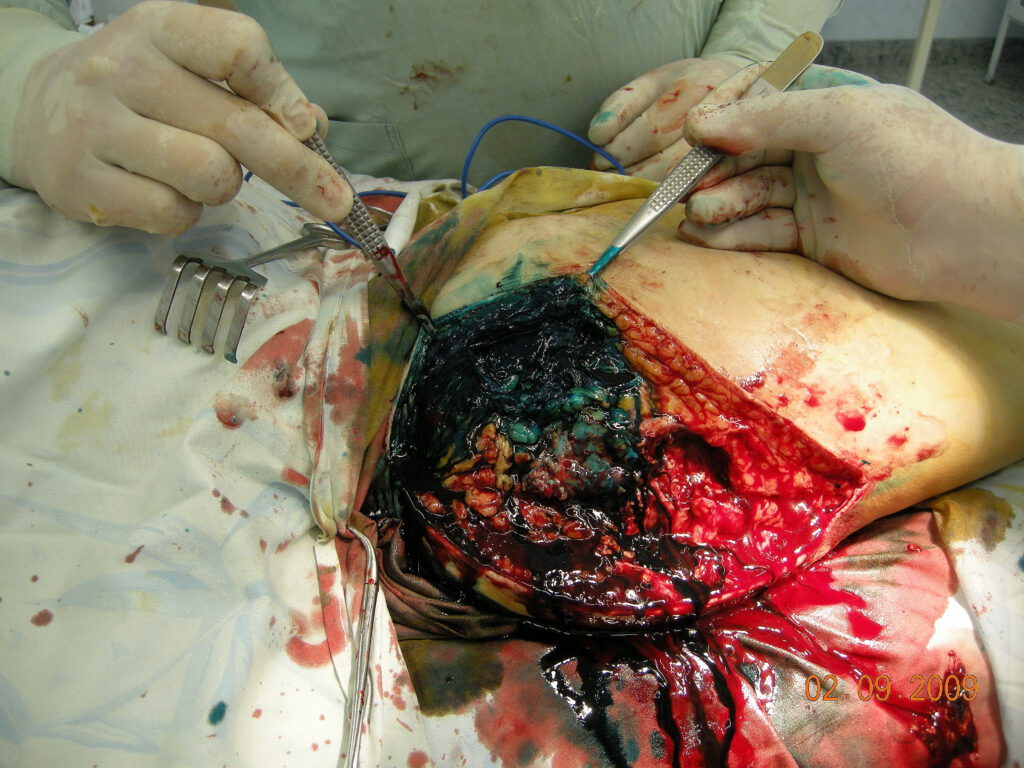
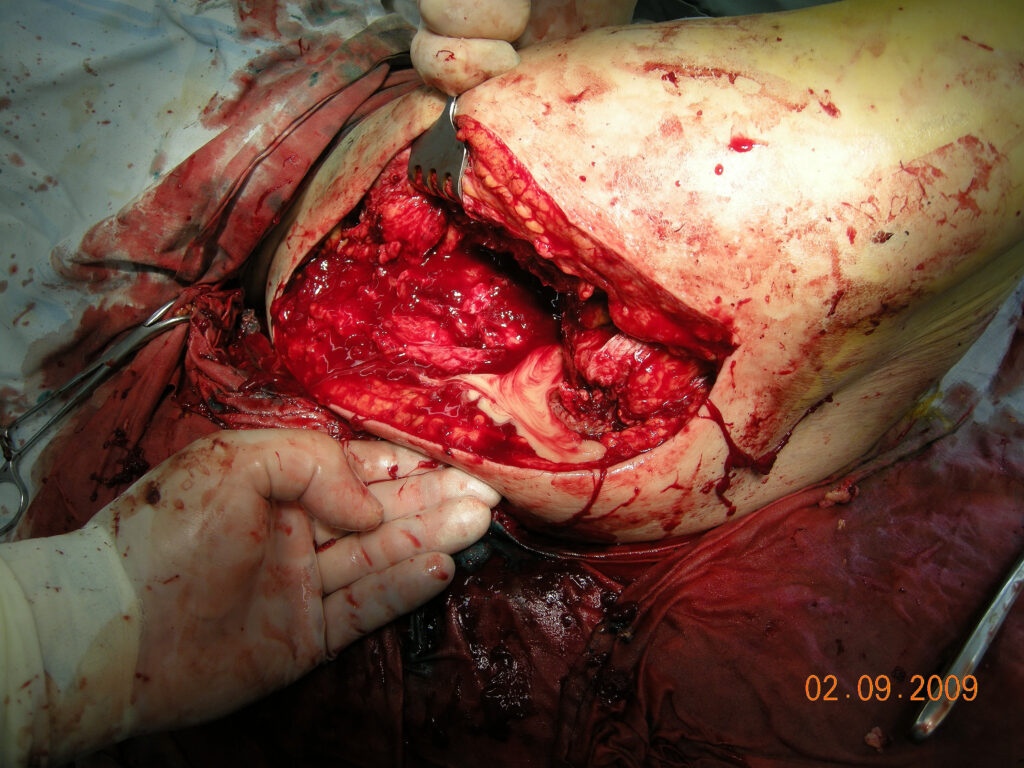
Выделение гноя из косно мозгового канала после удаления эндопротеза
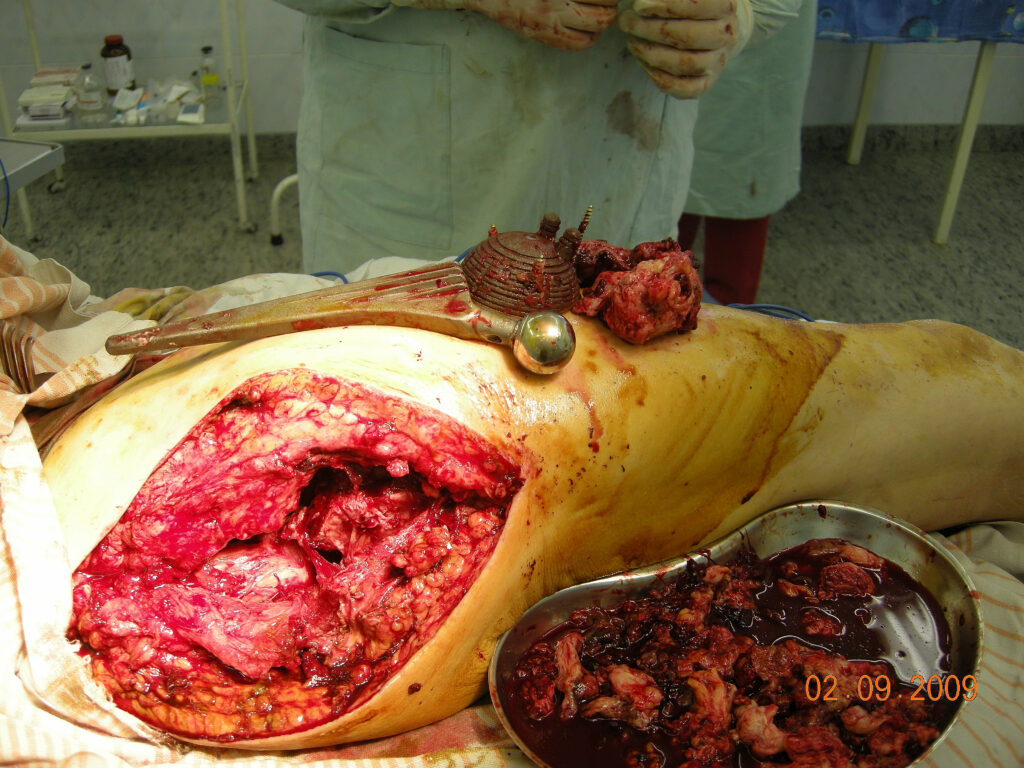
В п\о периоде проведен курс адекватной антибактериальной терапии. Рана длительно промывалась озонированным физиологическим раствором. С 1 го дня после операции проводился курс ЛФК с целью формирования опорного неоартроза в т\б суставе. Рана зажила первичным натяжением. По передней поверхности бедра (в области частично иссеченной некротизировавшейся подкожной клетчатки и фасции) сформировалась поверхностная мягкотканая полость, которая длительно промывалась антисептиками через дополнительные контраппертуры. Воспалительный процесс купирован. Рана зажила вторичным натяжением. Клинико рентгенологически у больного сформировался опорный неоатроз в правом т\б суставе. На 30 день больной начал садиться в постели. На 35 день начал вставать у постели с помощью ортопедических ходунков и ходить по палате. Больному изготовлены ортезы с замками в коленных суставах для более уверенной ходьбы с помощью костылей.
26.10.2009г больной выписан на амбулаторное лечение.
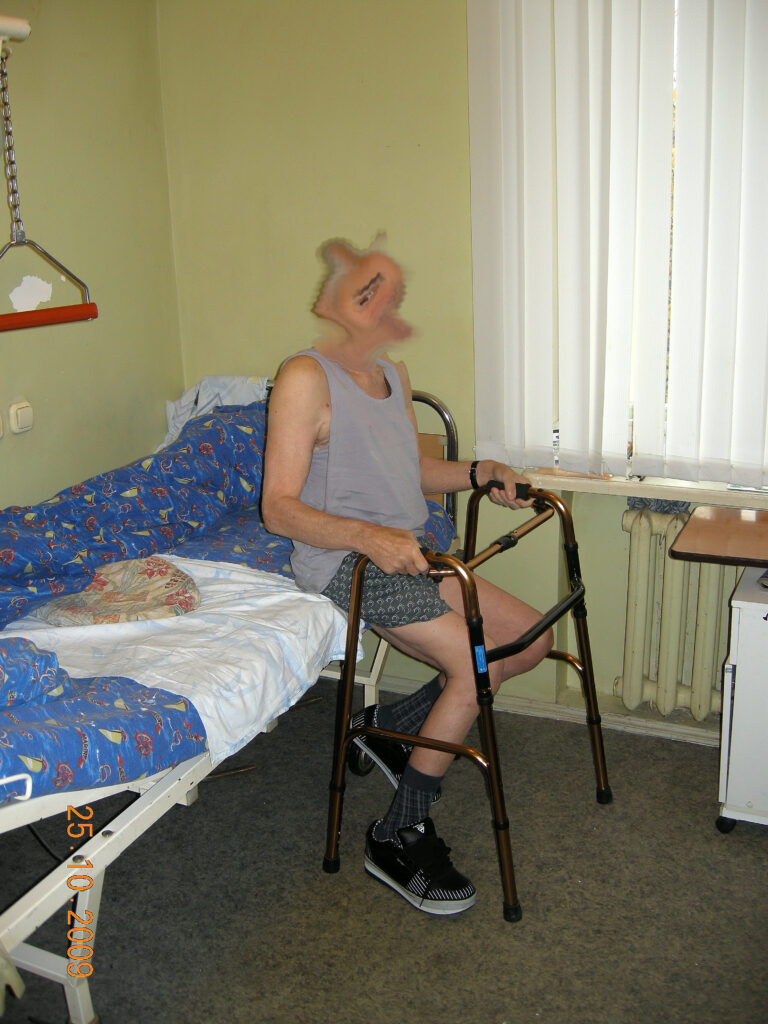
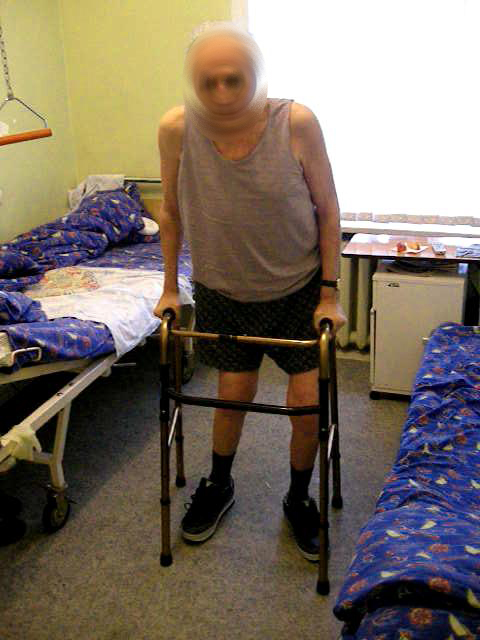
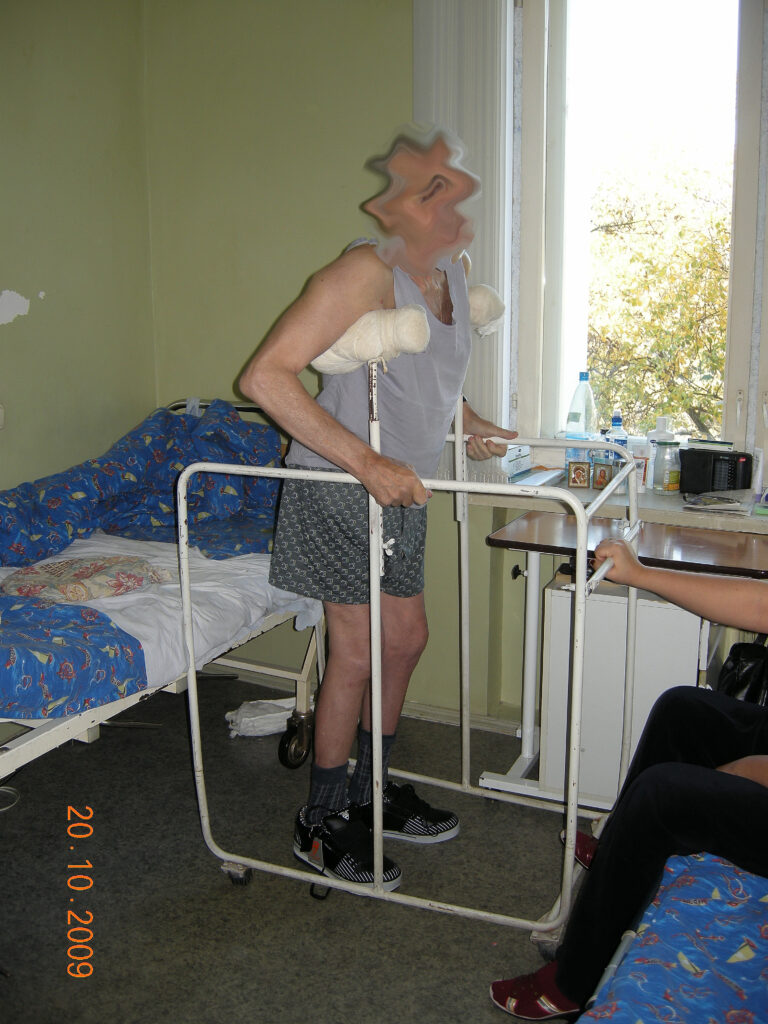
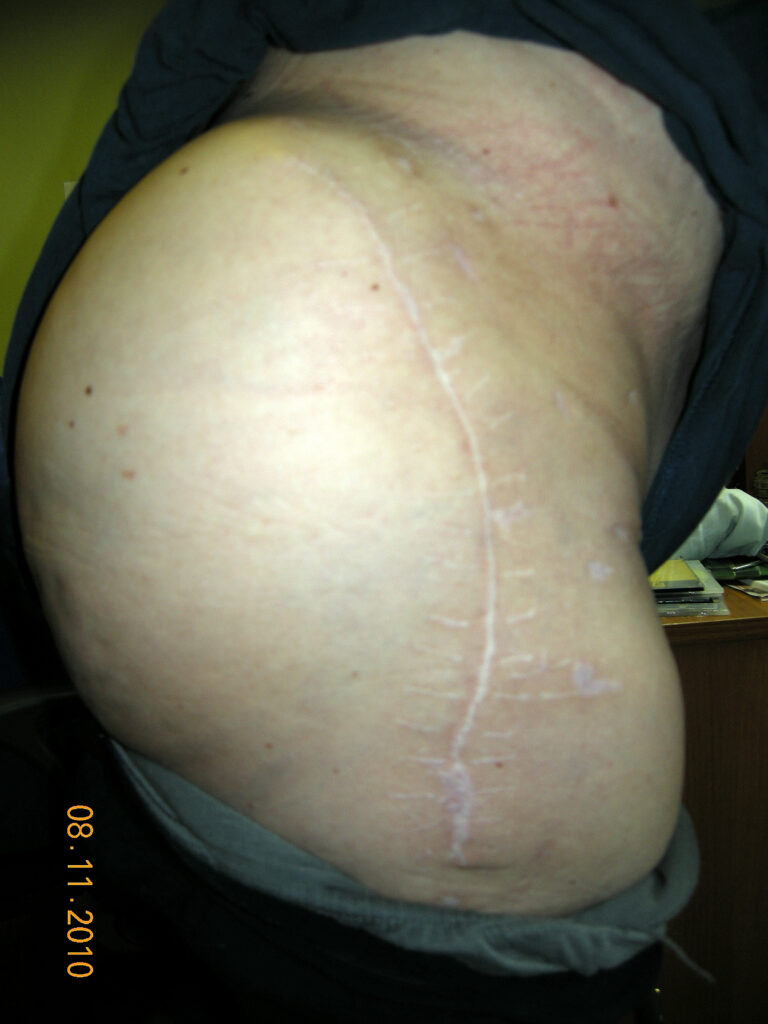
Функциональный результат через 4 месяца.
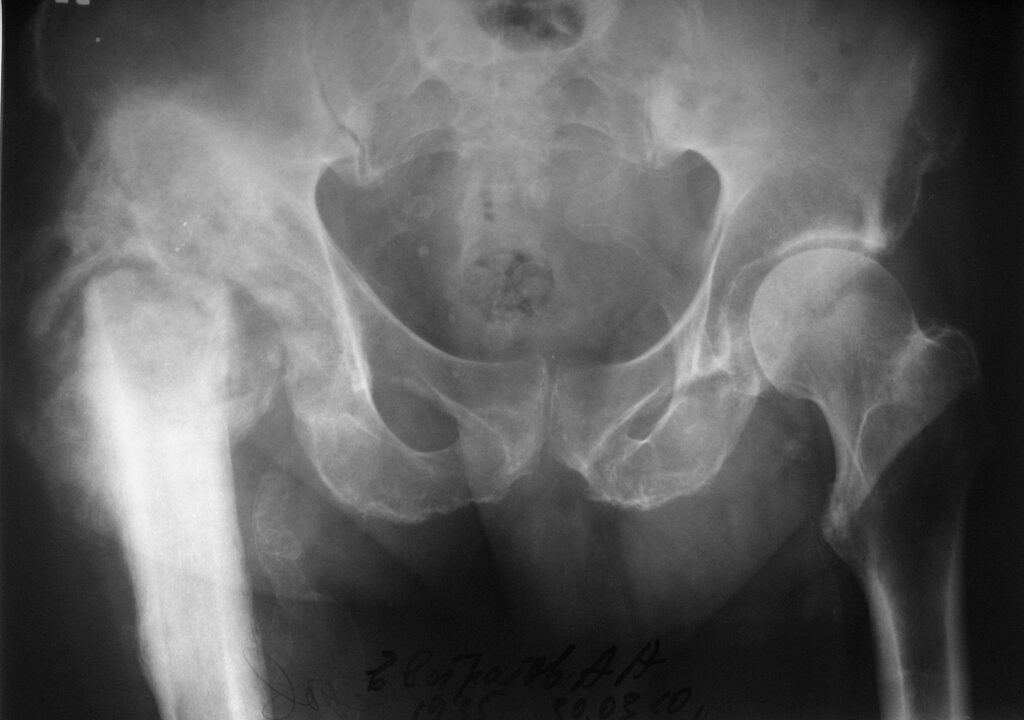
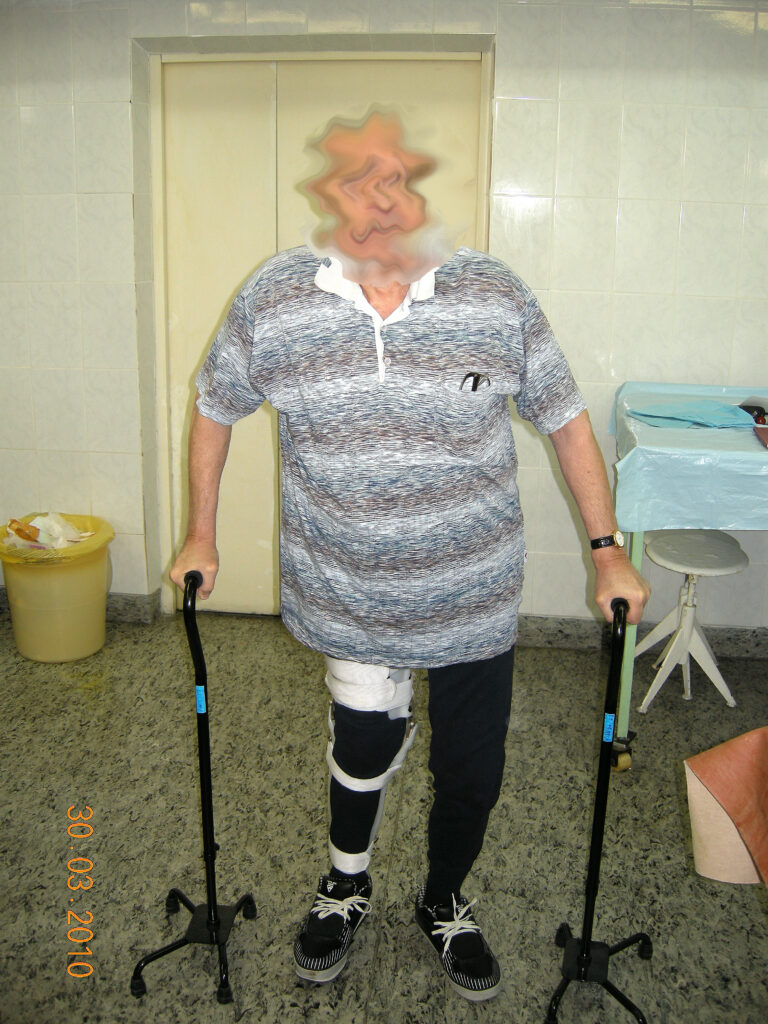
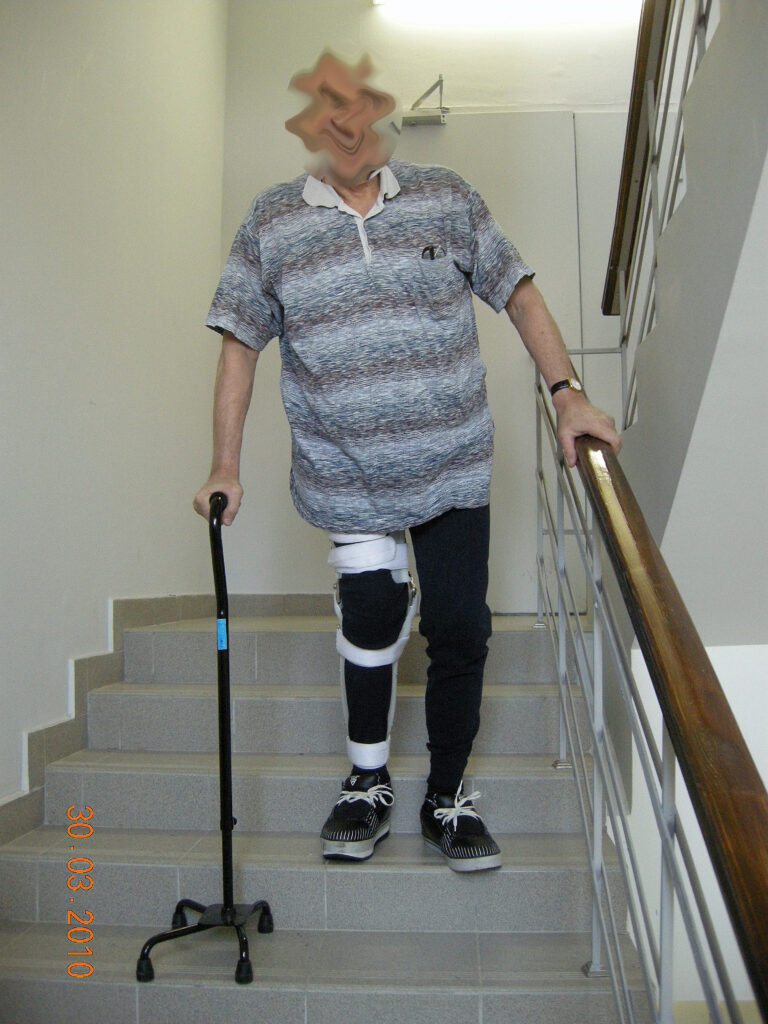
Функциональный результат через 12 месяцев.