КОМПЛЕКСНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ГНОЙНО-ВОСПАЛИТЕЛЬНЫМИ ПРОЦЕССАМИ ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
Если в ходе обследования больного, мы получали убедительные данные о том, что гнойно-воспалительный процесс развился в области нестабильного эндопротеза, то для его ликвидации выполнялась операция по удалению конструкции с радикальной фистулсеквестрнекрэктомией проксимального отдела бедренной кости и вертлужной впадины с дренированием послеоперационной раны и созданием условий для формирования неоартроза в тазобедренном суставе.
Лечение начиналось с посева отделяемого из свища или пунктата для предварительного определения вида микрофлоры, участвующей в нагноительном процессе, и определения чувствительности выделенных микроорганизмов к антибактериальным препаратам. Осуществлялось ежедневное промывание функционирующих свищей антисептиками и ферментами с целью уменьшения воспалительных явлений и лизирования некротических тканей свищевых ходов. Эти процедуры необходимы для выполнения качественной и информативной фистулографии и определения на ее основе тактики оперативного лечения.
За 2 часа до операции начинался курс адекватной антибактериальной терапии.
Больной перед началом операции укладывался на здоровый бок. В случае наличия свищевого хода он туго заполнялся 2% раствором бриллиантовой зелени, после чего производился разрез по наружной боковой поверхности бедра с иссечением послеоперационного рубца и свищевого хода на всем его протяжении.. При отсутствии свищевого хода разрез также выполняли по наружней боковой поверхности бедра с иссечением старого послеоперационного рубца. После иссечения свищевого хода на всем его протяжении резецировались все окрашенные «зеленкой» и сомнительные в плане жизнеспособности костные ткани проксимального отдела бедра с обнажением шейки и головки протеза. Эндопротез либо разбирался на бедренный и вертлужный компоненты, либо головка его вывихивалась из чашки эндопротеза (Рис. 29, 30).
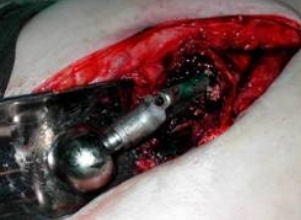 Рис 29 Рис 29 | 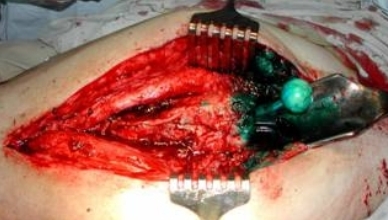 Рис 30 Рис 30 |
После удаления эндопротеза производилась тщательная санация костномозгового канала бедренной кости и вертлужной впадины с удалением всех гнойных грануляций и по возможности (при его наличии) костного цемента. Затем производился повторный осмотр освобожденного из рубцов проксимального отдела бедра и при необходимости выполнялась дополнительная его резекция до уровня здоровой (кровоточащей) костной ткани. С помощью рашпиля или электрической дрели с цилиндрической насадкой осуществлялась зачистка резецированного участка бедренной кости с удалением всех острых костных выступов.
Далее с помощью цилиндрической насадки к электрической дрели или рашпиля на верхушке санированного проксимального отдела бедра между малым и остатком большого вертелов в сагиттальном направлении выпиливалась округлая выемка (Рис. 31, 32, 33).
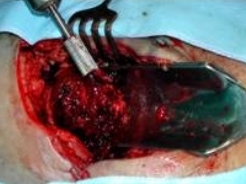 Рис 31 Рис 31 | 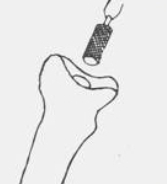 Рис 32 Рис 32 | 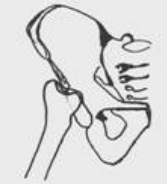 Рис 33 Рис 33 |
Эта выемка, с нашей точки зрения, обеспечивает более стабильный контакт бедренной кости с крышей вертлужной впадины. Затем осуществлялось обильное промывание костномозгового канала бедра, вертлужной впадины и всей раны перекисью водорода и антисептиками, ультразвуковая кавитация раны в антисептике и тщательное ее вакуумирование. Следующим этапом больной переводился в горизонтальное положение на спину и после смены операционного белья и хирургического инструментария, оперируемая нижняя конечность отводилась под угол в 45 градусов и укладывалась на дополнительный стерильный операционный стол с фиксацией стопы в функционально правильном нейтральном положении (Рис. 34).
 Рис 34 Рис 34 |
Костномозговой канал бедренной кости и вертлужная впадина дренировались однополюсными дренажами. Двухполюсная трубка проводилась под мышцами в продольном направлении по всей длине послеоперационной раны (Рис. 35).
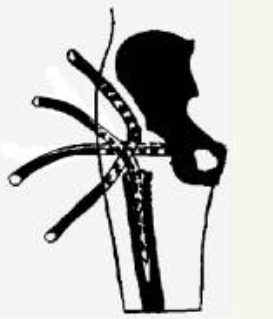 Рис 35 Рис 35 |
После чего рана послойно ушивалась наглухо. По окончании операции пациент с фиксированной в деротационной шине нижней конечностью без изменения заданного угла отведения и с функционально правильной нейтральной позицией стопы доставлялся в палату и в таком положении укладывался в постель.
Такая фиксация, наряду с активным функциональным лечением в послеоперационном периоде, обеспечивает управляемый процесс формирования опорного неоартроза. За счет тяги околосуставных мышц проксимальный конец бедренной кости постепенно приближается к крыше вертлужной впадины.
Эти костные структуры начинают контактировать и артикулировать, сформированная во время операции прорезь (выемка) создает условия для большей стабильности, одновременно формируются рубцы, которые также принимают участие в стабилизации суставных концов. В более поздние сроки после операции дозированная осевая нагрузка является функциональным раздражителем, который обеспечивает формирование некоего подобия сустава, а тренировка околосуставных мышц не только повышает его стабильность, но и позволяет в большей или меньшей степени восстановить локомоторную функцию. На степень восстановления двигательной функции в значительной степени влияет объем резекции суставных концов и мест прикрепления околосуставных мышц (Рис. 36).
 Рис 36 Рис 36 |
Через 1-2 дня антибактериальная терапия корригировалась в зависимости от результата микробиологического исследования операционного материала. Антибиотики вводились как внутримышечно и внутривенно, так и внутриартериально. Ежедневно в ходе перевязки операционная рана через дренажи промывалась антисептиками (растворами пливосепта, гипохлорида, лавасепта, 1% раствором диоксидина) до получения чистых промывных вод и затем дренажи подключались к вакуумным асептическим «гармошкам». Причем однополюсной дренаж промывался через инъекционную иглу, вводимую в дренажную трубку в косом направлении рядом с выходом дренажа из тела пациента, с предварительной обработкой поверхности трубки спиртом (Рис. 37).
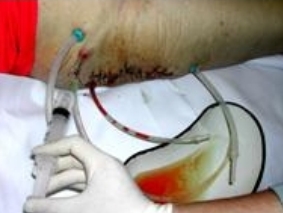 Рис 37 Рис 37 |
Косое направление введения инъекционной иглы необходимо для длительного поддерживания герметичности трубки. Для лучшего проникновения антисептика свободный конец дренажа при введении антисептика время от времени пережимался. Двухполюсный дренаж также промывается с пережатием свободного конца трубки (Рис. 38).
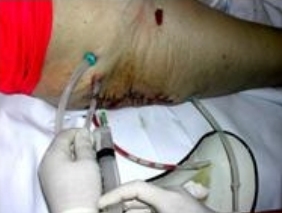 Рис 38 Рис 38 |
Обязательным условием является поддерживание дренажа в рабочем состоянии для чего дренажная трубка перед промыванием проворачивается в ране вращательными движениями и продергиванием в продольном направлении (Рис. 39, 40).
 |
Однополюсные дренажи из вертлужной впадины и костномозгового канала бедренной кости, как правило, удалялись через неделю. Так как к этому сроку отверстия в дренажных трубках прорастают грануляционной тканью и дренаж становится не эффективным. Двухполюсный дренаж удалялся только после получения неоднократно подтвержденного стерильного анализа промывных вод и после заживления послеоперационной мягкотканой полости. Момент удаления 2-х полюсного дренажа мы считаем ответственной процедурой. Так как, если дренаж удален при наличии остаточной мягкотканой полости, то создаются условия для развития рецидива воспаления. Перед удалением 2-х полюсного дренажа нами выполняется простейшая диагностическая проба. В дренажную трубку вводится раствор антисептика с предварительным пережиманием ее свободного конца. Если при введении антисептика он тут же начинает выделяться в местах выхода дренажной трубки, то делается вывод об отсутствии полости, и дренаж удаляется. Если же при введении раствора антисептика отмечается его задержка в мягких тканях (перед тем как начать выделяться рядом с дренажной трубкой), то делается вывод о наличии остаточной полости, и дренаж не удаляется. Перед данной клинической пробой необходимо убедиться, что дренаж проходим для антисептического раствора. Как правило, двухполюсный дренаж удаляется через 2-3 недели после операции.
В случаях длительно незаживающей мягкотканой полости с наличием обильного гнойного отделяемого, подтвержденного микробиологическими посевами, дренажная система подключалась к вакуумному электрическому отсосу Лавриновича, и промывание раны антисептиками проводилось постоянно капельно в течение всех суток (Рис. 41).
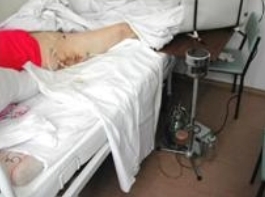 Рис 41 Рис 41 |
Для лучшего проникновения антисептика во все отделы мягкотканой полости и его экспозиции в ране время от времени выходы дренажных трубок пережимались, и антисептик вводился до тех пор пока не начинал выделяться на кожу рядом с дренажем. Экспозиция антисептика выдерживалась до 30 минут (Рис. 42).
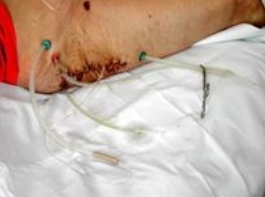 Рис 42 Рис 42 |
В зависимости от результатов посевов промывных вод и заживления мягкотканой полости активное промывание раны прекращалось, и пациент переводился на обычное промывание дренажей 1 раз в день с подключением вакуумной стерильной «гармошки».
В зависимости от данных клинического и биохимического анализов крови проводилась трансфузионная терапия с целью коррекции гомеостаза. В зависимости от данных иммунограммы назначались иммуномодуляторы (имунофан, галовит, миелопид).

