Плоскостопие
Что такое плоскостопие, как оно влияет на здоровье человека, можно ли вылечиться от него – эти и множество других вопросов часто задают врачам. Не смотря на большое количество популярной литературы, население все-таки недостаточно осведомлено по этому вопросу.
Плоскостопие бывает продольное и поперечное. Каждое из них имеет свои клинические проявления. Часто встречается и то и другое вместе. Продольное плоскостопие – это уплощение продольного свода стоп, а поперечное – распластанность передних отделов стоп.
Приблизительно до 7-9-летнего возраста у детей происходит естественное формирование продольного свода стоп. Однако, для профилактики развития плоскостопия этим процессом следует управлять. Динамические осмотры ортопеда, общеукрепляющий режим, рациональная обувь, гигиенический уход за стопами, лечебная физкультура – вот перечень того, что необходимо ребенку с первых дней его жизни для предотвращения неблагоприятной динамики развития продольного свода.
Причиной как продольного, так и поперечного плоскостопия является наследственно-конституциональная слабость мышечно-связочного аппарата. Способствуют развитию плоскостопия перегрузка стоп, связанная с избыточным весом, а так же нерациональная обувь, различные заболевания, в результате которых длительно ограничена нагрузка на ноги, работа, связанная с повышенной нагрузкой на стопы (длительное стояние, ходьба, перенос тяжестей).
К ранним симптомам продольного плоскостопия относится повышенная утомляемость ног, периодические боли в области продольного свода стоп, неприятные ощущения в мышцах голени, которые возникают при ходьбе или в конце дня. С увеличением степени продольного плоскостопия боли в стопах при ходьбе усиливаются, становятся постоянными, распространяются на икроножные мышцы, бедра, поясницу. Походка тяжелеет, постепенно наступает ограничение движений в суставах стоп и голеностопных суставах.
Поперечное плоскостопие редко бывает врожденным. Чаще оно развивается в более зрелом возрасте под воздействием внешних факторов, но в основе его развития также лежат наследственно-конституциональные изменения мышечно-связочного аппарата. Клиническая картина поперечного плоскостопия очень типична: широкий передний отдел стоп, выступающая внутри, увеличенная за счет костно-хрящевых разрастаний головка первой плюсневой кости (часто ее называют “косточкой” или “подагрой”), отклонение большого пальца кнаружи (Халлюкс вальгус), болезненные натоптыши со стороны подошвы, молоткообразная деформация второго, а иногда и третьего пальцев, мозоли на пальцах. Чем больше деформация, тем больше больные жалуются на боли, трудности в подборе и использовании обуви, быструю утомляемость.
Следует знать, что хотя и редко, но встречается поперечное и продольное плоскостопие со значительным нарушением формы стоп, не сопровождающееся жалобами больного.
Ясно, что с помощью консервативного лечения невозможно устранить уже имеющуюся деформацию стоп при плоскостопии. Лечение должно быть направлено, прежде всего, на уменьшение болевого синдрома и предотвращение прогрессирования плоскостопия.
Необходимы ежедневные теплые ножные ванночки с температурой воды не более 37 градусов в течение 10-15 минут. В воду можно добавлять горсть морской соли, можно делать мыльную воду из детского мыла или шампуня. Полезны настои трав – ромашки или шалфея, смеси эфирных масел и т.д.
После ванночки следует выполнять комплекс лечебной гимнастики, направленный на укрепление мышц и суставно-связочного аппарата стоп. Основные упражнения производятся в положении сидя: сгибание и разгибание стоп в голеностопном суставе, приведение стоп внутрь, круговые движения стопами внутрь и наружу, захватывание и поднимание стопами мяча, сгибание и разгибание пальцев стоп, поднятие пальцами ног карандаша, подтягивание ими тонкого коврика или полотенца, катание стопами скалки или мяча. В положении стоя выполняется энергичное надавливание пальцами стоп на пол, подъем на носки с разведением и сведением пяток, перенос тяжести на наружные края стоп, ходьба с приведенными внутрь носками, а также на наружном крае стоп с согнутыми пальцами. Полезно ходить босиком по рыхлой почве, песку, мягкому ковру.
Для улучшения кровообращения и укрепления мышц нижних конечностей при плоскостопии полезен массаж или самомассаж. Основными приемами самомассажа являются поглаживание и растирание ладонями, разминание и поколачивание кончиками пальцев. На стопе поглаживание и растирание тыльной поверхностью согнутых пальцев руки производится от пальцев к пятке. Голень массируется в направлении от голеностопного сустава к коленному по наружной, задней и, в основном, по внутренней поверхности. Возможно использование специальных массажных ковриков, валиков и других приспособлений, а также вибромассажеров и других массажных бытовых электроприборов.
При стойком болевом синдроме и отсутствии общих противопоказаний (онкологические, сердечно-сосудистые и др.заболевания) врач может назначить физиотерапевтическое лечение.
Важным моментом при лечении плоскостопия является использование ортопедических стелек для перераспределения нагрузки под стопой и поддержки сводов. В каждом конкретном случае их должен назначать врач-ортопед, т.к. они являются пассивной поддержкой сводов и исключают активную работу ослабленных плоскостопием мышц. Поэтому детям не всегда показано использование ортопедических стелек, полезнее им проводить укрепление мышц с помощью гимнастики и массажа. Во взрослом возрасте применение ортопедических стелек в большинстве случаев оправданно.
Ортопедические стельки бывают с выкладкой поперечного или продольного свода, но чаще и того и другого вместе, что безусловно правильнее. Эти стельки вкладываются в обычную обувь, которая должна быть большей по размеру и полноте, глубокой, желательно со шнуровкой. При резко выраженных запущенных деформациях стоп назначается ортопедическая обувь.
К оперативному лечению статического продольного плоскостопия прибегают крайне редко, в основном тогда, когда оно сочетается с другими деформациями костей и суставов стоп. При поперечном плоскостопии достаточно широко применяется оперативное лечение. Однако следует знать, что решать вопрос о хирургическом лечении поперечного плоскостопия должен только врач-ортопед, занимающийся этой патологией.
В литературе описано более 300 способов оперативного лечения деформаций переднего отдела стоп являющихся следствием поперечного плоскостопия. Такое огромное количество само за себя говорит, что полноценно справиться с этой патологией достаточно проблематично.
Методика применяемая нами радикальна, в основе ее лежит устранение “ключа” этой многокомпонентной деформации – медиализации 1-й плюсневой кости.
Пример 1.
Больная Б. 52 года.
Диагноз – Двухстороннее поперечное плоскостопие, Hallux valgus 3 степени, молоткообразная деформация 2 пальцев с вывихом в плюснефаланговых суставах.
Оперирована – выполнена реконструктивная операция на переднем отделе обеих стоп по методике ЦИТОс коррекцией молоткообразных деформаций 2х пальцев.
До операции:
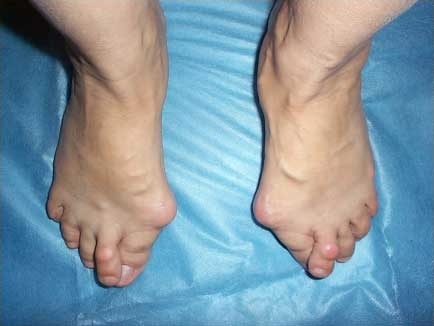 | 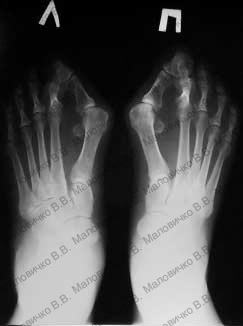 |
После операции:
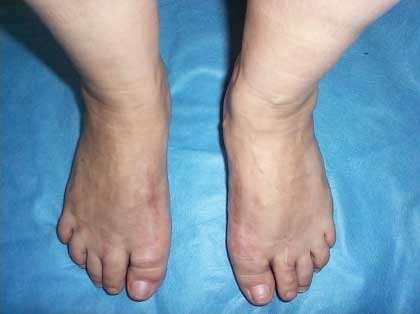 | 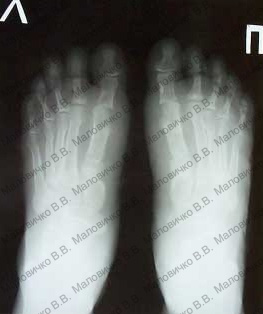 |
Пример 2.
Больная А 22 года.
Диагноз – Двухстороннее поперечное плоскостопие, Hallux valgus 2 степени.
Операция – реконструктивная операция на переднем отделе обеих стоп по методике ЦИТО с сохранением суставной поверхности оснований первых пальцев.
До операции:
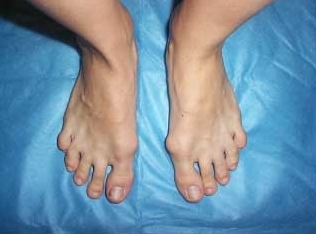 | 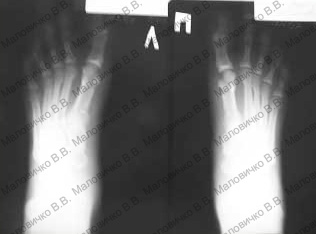 |
После операции:
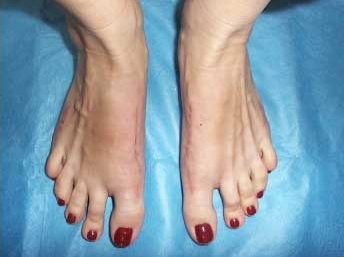 |
Пример 3.
Больная К. 35 лет.
Диагноз – Двухстороннее поперечное плоскостопие, Hallux valgus 3 степени.
Операция – реконструктивная операция на переднем отделе обеих стоп по методике ЦИТО с сохранением суставной поверхности оснований первых пальцев.
До операции:
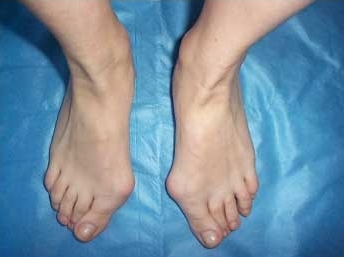 | 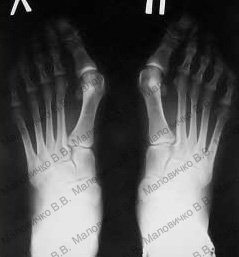 |
После операции:
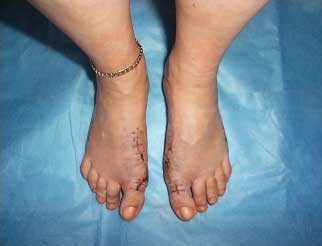 | 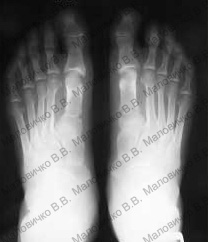 | 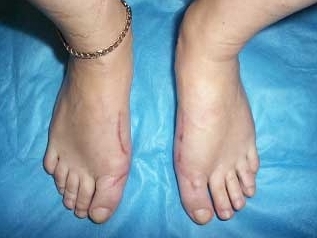 |
Лечащий врач к.м.н. Маловичко В.В.

