Вестник травматологии и ортопедии им. Н.Н. Приорова. 2008, № 4
Коллектив авторов, 2008
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДЕФОРМИРУЮЩЕГО АРТРОЗА ТАЗОБЕДРЕННОГО СУСТАВА ВОСПАЛИТЕЛЬНОЙ ПРИРОДЫ
В.В. Маловичко1, Е.В. Огарев2, З.И. Уразгильдеев2, Н.В. Загородний2, Г.А. Кесян2, Г.Г. Окропиридзе2
Центральный военный госпиталь ФГМУ «Медицинский центр при Федеральном агентстве специального строительства», Центральный научно-иследовательский институт травматологии и ортопедии им. Н.Н. Приорова, Москва
Разработана новая методика резекционной артропластики тазобедренного сустава для лечения деформирующего артроза воспалительной природы — эпифизэктомия головки бедренной кости. Суть операции, выполняемой из межмышечного передне-наружного доступа, заключается в удалении всего хряща и пораженного эпифиза головки бедра до кровоточащей кости с последующим моделированием ее оставшейся части. Данное оперативное вмешательство в сочетании с проведением активного комплекса лечебной гимнастики позволяет купировать гнойно-воспалительный процесс и добиться восстановления полной безболезненной опорнодвигательной функции тазобедренного сустава практически без укорочения конечности. Предложенный способ применен у 7 больных с положительным результатом во всех случаях. Сроки наблюдения — от 12 до 36 мес.
New technique of hip resection arthroplasty in patients with deforming arthrosis of inflammatory nature, i.e. femoral head epiphysectomy has been elaborated and introduced into practice. The essence of operation that is performed via intercondylar anteroexternal approach consists in resection of the whole cartilage and affected femoral head epiphysis up to the bleeding bone with following modeling of its residual segment. This surgical intervention with subsequent active complex of therapeutic exercises enables to arrest pyo-inflammatory process and to achieve the restoration of complete pain-free locomotor hip function practically without limb shortening. Proposed technique has been applied in 7 patients with positive results in all cases. Terms of follow-up ranged from 12 to 36 months.
В настоящее время во всем мире тотальное эндопротезирование тазобедренного сустава считается безальтернативным методом лечения деформирующего коксартроза. По данным литературы, коксартрозом страдают 10—12% населения Земного шара. Около 30% больных испытывают боли и ограничение движений в тазобедренном суставе. Из них более половины нуждаются в эндопротезировании. Ежегодно в мире производится от 1 до 1,5 млн тотальных замещений тазобедренного сустава. В России в начале 90-х годов прошлого столетия выполнялось около 3200 подобных операций в год, в настоящее время ориентировочная потребность в них составляет не менее 250 тыс. в год [2, 3].
Основы тотального эндопротезирования тазобедренного сустава в нашей стране были заложены К.М. Сивашом, который в 1956 г. выступил в ЦИТО с докладом по этому вопросу. В 1974 г. К.М. Сиваш и В.Н. Гурьев [1] на основе анализа результатов лечения 830 больных, оперированных в 1959-1973 гг. в ЦИТО, обозначили показания к эндопротезированию тазобедренного сустава — болезнь Бехтерева, ревматоидный артрит, деформирующий коксартроз и абсолютные противопоказания к ней — нагноительные процессы в области сустава, наличие свищей и послесвищевых рубцов, наличие свежих элементов активной туберкулезной гранулемы, наличие очага инфекции в организме больного, рубцовые изменения тканей в области тазобедренного сустава вследствие ранее перенесенных операций, коксартроз, развившийся в результате перенесенного гнойного коксита, отсутствие специальной операционной для выполнения только «чистых» операций и специального отделения для размещения больных после тотального эндопротезирования тазобедренного сустава.
Такие факторы, как недостаток специализированных центров по эндопротезированию крупных суствов, внедрение этого высокотехнологичного метода в повседневную практику обычных городских и районных стационаров по всей стране и нередко недостаточная квалификация работающих в них травматологов-ортопедов, необоснованное расширение показаний к эндопротезированию. привели к значительному увеличению количества пациентов с гнойно-воспалительным процессом в области имплантата, в том числе с самым тяжелым осложнением данной операции — послеоперационным остеомиелитом. По сведениям разных авторов, частота гнойных осложнений после эндопротезирования тазобедренного сустава колеблется от 0,2 до 58,5% [4-6, 10, 12].
Лечение пациентов с данной патологией крайне трудоемко, длительно, дорогостояще, при этом его исходом нередко является утрата трудоспособности, а иногда и гибель больного. Дефицит же в стране специалистов и стационаров, где профессионально занимаются лечением гнойных послеоперационных осложнений и остеомиелита, усугубляет ситуацию.
Таким образом, проблема профилактики гнойновоспалительного процесса после эндопротезирования тазобедренного сустава и его хирургического купирования с восстановлением опорной функции конечности по сей день остается чрезвычайно сложной и актуальной.
МАТЕРИАЛ И МЕТОДЫ
С 1986 по 2008 г. нами были оперированы 126 больных с гнойновоспалительным процессом в области эндопротеза тазобедренного сустава. При изучении сроков развития этого осложнения [5] мы обнаружли следующую закономерность. У 69 пациентов, которым операция производилась на «интактном» суставе, средний срок развития нагнои-тельного процесса равнялся 2 года 8 мес. У 36 больных, перенесших до эндопротезирования те или иные операции на суставе, он составил 1 год. У 21 больного, имевшего в анамнезе гнойно-воспалительный процесс в области заинтересованного сустава либо сепсисе, средний срок развития нагноения равнялся 5 мес. Таким образом, риск развития гнойных осложнений оказался наибольшим при выполнении эндопротезирования тазобедренного сустава больным, у которых в анамнезе был тот или иной гнойно-воспалительный процесс или имелись послеоперационные рубцы в области сустава. Другими словами, проведенный анализ подтвердил известный тезис классиков эндопротезирования о необходимости дифференцированного подхода к отбору пациентов для этой операции.
С целью улучшения результатов лечения больных с рассматриваемой патологией нами разработан и внедрен в практику метод, включающий удаление инфицированного эндопротеза, радикальную фистулосеквестрнекрэктомию проксимального отдела бедренной кости и вертлужной впадины с созданием условий для формирования опорного функционального неоартроза и последующее проведение комплекса лечебной реабилитации. При применении этого метода у всех пациентов (126) удалось купировать гнойно-воспалительный процесс и добиться формирования опорного неоартроза с восстановлением опорной функции конечности. Методика оперативного вмешательства, послеоперационного ведения больного и комплекс лечебной реабилитации подробно описана нами ранее [4, 5] и защищена патентом.
Нас, как и других травматологов-ортопедов, всегда интересовал вопрос о причинах инфицирования стабильного эндопротеза у больных, оперированных на «интактном» тазобедренном суставе. Понятно, что высококвалифицированный хирург не будет выполнять эндопротезирование больному, у которого заведомо имеется риск развития гнойно-воспалительного процесса в области имплантата или его ранней дестабилизации. Тем не менее, даже у таких хирургов бывают осложнения.
Опуская общеизвестные причины возможного развития гнойно-воспалительного процесса в области эндопротеза (несоблюдение правил асептики и антисептики, нарушения техники и методики выполнения операции, необоснованно большие продолжительность операции и кровопотеря, недочеты в предоперационной подготовке больного и др.), мы считаем, что важнейшим фактором является природа самого так называемого идиопатического коксартроза и асептического некроза головки бедренной кости. С нашей точки зрения, в определенных случаях коксартроз развивается вследствие вялотекущей вирусной, а затем присоединяющейся к ней анаэробной инфекции. Пациент переносит на ногах вялотекущий артрозоартрит, и с момента появления первых жалоб на боли в суставе до формирования четких клинических и рентгенологических признаков заболевания может пройти несколько лет. Ремиссии сменяются обострениями заболевания, которые могут быть спровоцированы как отсутствием патогенетического лечения и внешними факторами (большая физическая нагрузка, избыточная масса тела, возраст, гормональный и иммунный фон, переохлаждение и перегревание организма), так и попытками врачей помочь пациенту назначением внутрисуставных и околосуставных инъекций хондропротекторов, гормональных, нестероидных противовоспалительных препаратов, различных местных физиотерапевтических процедур и др.
Такой вывод мы сделали на основании данных амбулаторного обследования 93 больных с идиопатическим коксартрозом и асептическим некрозом головки бедра, анализа их рентгенограмм, результатов лабораторных исследований. У всех 93 больных исследовали кровь методом полимерно-цепной реакции — ПЦР (на вирус герпеса, Эпштейна—Барр, цитомегаловирус, хламидии и ТВС). У 10 больных с артрозоартритом, поступивших к нам с гнойно-воспалительным процессом после тотального эндопротезирования сустава, кроме того, было проведено микробиологическое исследование и ПЦР-диагностика операционного материала. Еще у 7 больных с артрозоартритом, которым в дальнейшем была выполнена разработанная нами операция эпифизэктомии головки бедренной кости, проведены предоперационное ПЦР-исследование крови, а также микробиологическое и ПЦР-исследование операционного материала [9]. Исследование крови методом ПЦР (ДНК) выполнялось в лаборатории микробиологии ЦИТО.
Из 93 пациентов у 43 в крови выявлены вирус герпеса, цитомегаловирус, вирус Эпштейна – Барр, а также хламидии и ТВС. Этим больным был проведен курс парентерального противовирусного и антибактериального лечения в течение 10-14 дней (ацикловир, амоксиклав, рифампицин). Одновременно назначался курс приема нутрицептиков — препаратов кальция и хондропротекторов на 1-2 мес. Большинство больных отметили улучшение самочувствия, исчезновение болей, улучшение походки.
При отсутствии лечебного эффекта 7 пациентам было рекомендовано оперативное лечение. Учитывая наличие у этих больных данных о вялотекущем артрозоартрите, являющемся, с нашей точки зрения, противопоказанием к тотальному эндопротезированию сустава, им предложили и выполнили разработанную нами операцию — эпифизэктомию головки бедренной кости с последующим проведением комплекса лечебной реабилитации (методика защищена двумя патентами). У всех больных удалось купировать воспалительный процесс и добиться восстановления полной безболезненной опорной функции тазобедренного сустава без укорочения конечности. Отметим, что у всех 7 больных при исследовании операционного материала были выявлены различные вирусы и анаэробы.
При разработке альтернативного метода лечения пациентов с артрозоартритом тазобедренного сустава, которым тотальное эндопротезирование по названным выше причинам противопоказано, мы опирались на наш опыт создания опорного неоартроза у больных с гнойно-воспалительным процессом в области эндопротеза [4, 5].
Как известно, существует множество методик резекционной артропластики тазобедренного сустава для лечения артрозоартрита (Lexer—Whitmann, Anschiitz—Colonna, Colonna 2, Girdlestone, M.O. Фридланд, Б.П. Кириллов, А.А. Полянцев, М.П. Скрынченко и др. [7, 11, 13]). Однако функциональные результаты их применения остаются неутешительными. Поэтому нами была предложена своя методика, основанная на анализе патологических изменений, происходящих в головке бедренной кости при тех или иных заболеваниях тазобедренного сустава. Кроме того, анатомические исследования на трупном материале позволили нам уточнить операционный доступ к тазобедренному суставу и предложить свой, несколько отличающийся от общеизвестных доступов.
Исследования Е.В. Огарева [8] показали, что проксимальный эпифиз бедренной кости является лишь частью головки бедра, поскольку ростковая пластинка проходит внутри caput femoris. В связи с особенностями кровоснабжения эпифиза головки бедренной кости патологические изменения при различных заболеваниях тазобедренного сустава происходят не во всей головке, а лишь в ее части, а именно в проксимальном эпифизе. Это и натолкнуло нас на мысль о возможности выполнения резекции не всей головки, как это описано в литературе, а лишь ее части — эпифиза. Поэтому и операцию было предложено назвать «эпифизэктомией головки бедренной кости».
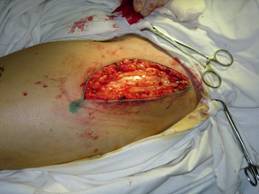
Методики операции эпифизэктомии головки бедренной костиОперационный доступ. Делают дугообразный разрез кожи по передненаружной поверхности тазобедренного сустава длиной 12-18 см (в проекции переднего отдела гребня подвздошной кости, через верхнюю переднюю подвздошную ость и далее вниз по передненаружной поверхности бедра). Послойно рассекают подкожную жировую клетчатку, поверхностную фасцию и собственную фасцию бедра (широкая фасция) (рис. 1). Далее тупо и остро проникают между портняжной мышцей (ее отводят медиально) и мышцей, напрягающей широкую фасцию (последнюю отводят латерально и кзади). Затем тупо проходят между подвздошнопоясничной мышцей и передним отделом средней и малой ягодичных мышц. Обнаруженную в глубине раны прямую мышцу бедра отводят кнутри, тем самым обнажая слой предсуставной клетчатки, которая является внутренним ориентиром для обнаружения капсулы тазобедренного сустава (рис. 2).
 |  |
| Рис 1 | Рис 2 |
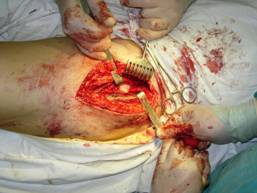
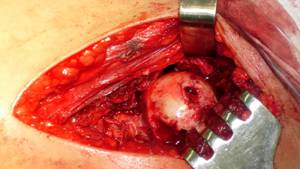
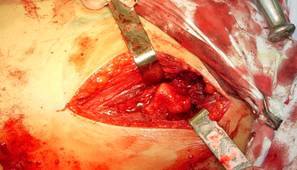
Данный доступ позволяет подойти к передней поверхности тазобедренного сустава, не пересекая и не повреждая ни одну мышцу, что чрезвычайно важно для ранней реабилитации пациента. Кроме того, этот доступ позволяет обойти все крупные сосудисто-нервные образования по передненаружной поверхности тазобедренного сустава, поскольку подвздошно-поясничная мышца отводится в медиальную сторону, а вместе с ней и бедренный сосудисто-нервный пучок, который расположен кпереди (бедренный нерв) и кнутри (бедренная артерия и вена) от подвздошно-поясничной мышцы. Не затрагивается и верхний ягодичный сосудисто-нервный пучок, так как средняя и малая ягодичные мышцы отводятся кнаружи и кзади.Далее производят рассечение капсулы тазобедренного сустава по передней поверхности Т-образным разрезом, обращенным основанием к вертлужной впадине. При наличии воспалительных грануляций и рубцов удаляют их. Если имеются грубые поствоспалительные изменения передней поверхности капсулы сустава, последнюю иссекают, оставляя ее заднюю часть для стабилизации бедра. После рассечения капсулы обнажается головка бедренной кости, которую вывихивают из вертлужной впадины в рану (рис. 3). Распатором и долотом удаляют весь хрящ и эпифиз головки до кровоточащей кости (рис. 3). Удаления хряща из вертлужной впадины не производят.
 |  |
| Рис 3 | Рис 4 |
В случае тяжелого артрозоартрита, когда суставная щель значительно сужена и доступ к головке бедра существенно затруднен, первым этапом производят с помощью долота остеотомию эпифиза головки бедренной кости с последующим ее вывихиванием из вертлужной впадины. После этого из вертлужной впадины удаляют свободно лежащий остеотомированный участок головки с суставным хрящом. При наличии выраженной сгибательно-приводящей контрактуры показано отсечение приводящих мышц от малого вертела и в паховой области отсечение сухожилия прямой мышцы бедра от нижней ости подвздошной кости. После выполнения резекционной артропластики оперированную конечность отводят под углом 20-30° и укладывают на дополнительном операционном столе в деротационной шине. Производят промывание раны растворами антисептиков, ее вакуумирование с помощью электроотсоса и дренирование двухполюсным дренажем, проведенным в продольном направлении над передней поверхностью оперированного тазобедренного сустава (рис. 5). Поскольку отведенные в ходе операции мышцы не пересекались, они после удаления защитников самостоятельно возвращаются на свои анатомические места, рану послойно ушивают (кроме капсулы сустава) (рис. 6).
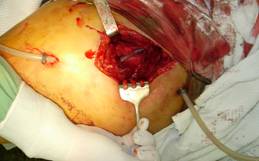 | 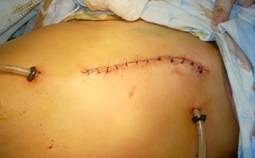 |
| Рис 5 | Рис 6 |
По завершении операции пациента укладывают в постель, сохраняя ранее приданное конечности положение. Со следующего дня после операции начинается курс реабилитации.
1. Реабилитационные мероприятия в раннем послеоперационном периоде (постельный режим до 20 дней). Длительность периода постельного режима определяется процессом заживления операционной раны и скоростью формирования рубцовой ткани. Критериями для отмены постельного режима являются заживление раны и функционально правильное положение стопы, т.е. отсутствие ее наружной ротации после снятия деротационной шины.
Ранний послеоперационный период 1 А — до 10-го дня после операции
Больной соблюдает постельный режим с отведением оперированной конечности на плоскости постели под углом 20-30°. Стопа фиксирована в деротационной шине в функционально нейтральном положении. Назначается лечебная гимнастика: изометрические упражнения для мышц оперированной и здоровой нижней конечности — без ограничения по времени их проведения и щадящие пассивно-активные сгибания в коленном суставе в течение 5—10 мин 3 раза в день. Начиная со 2—3-го дня после операции больной выполняет сгибание туловища до угла 20-30°, пользуясь балканской рамой и трапецией, делает попытки поднять разогнутую ногу с одновременной ротацией стопы кнутри и оторвать таз от плоскости постели без помощи рук — за счет упора на выпрямленные ноги и лопатки. Производит отведение и приведение оперированной ноги с фиксированной на плоскости постели стопой. Занимается укреплением мышц верхнего плечевого пояса и здоровой ноги с использованием балканской рамы и резинового бинта.
Ранний послеоперационный период 1 Б — с 10-го по 20-й день после операции
Пациент продолжает соблюдать постельный режим при сохранении заданного угла отведения оперированной конечности и фиксации стопы в деротационной шине. К 12-14-му дню с раны снимают швы и больной свободно сидит в постели в вертикальном положении, опускает здоровую ногу с кровати на стул. Выполняются все начатые ранее упражнения, но их продолжительность и интенсивность увеличивается в 2-3 раза. Занятия лечебной гимнастикой проводятся по 15-25 мин 3 раза в день. Добавляются упражнения для укрепления мышц спины и рук с использованием балканской рамы и трапеции — сгибание и разгибание туловища до 50-100 раз в сутки.
2. Поздний послеоперационный период с 20-го дня до выписки больного из стационара.
В этот период жесткой фиксации стопы в деротационной шине и строгого соблюдения отведения
конечности не требуется. Больной учится вставать с постели и ходить при помощи костылей, приступая на оперированную ногу, в обычной обуви, так как послеоперационное укорочение конечности на 0,5-1 см не требует коррекции.
Продолжается выполнение изометрических упражнений. Интенсивность активных динамических упражнений увеличивается, продолжительность занятий возрастает до 25-30 мин 3 раза в день. Упражнения выполняются как из положения лежа, так и из положения стоя.
Из положения лежа: активное сгибание ноги в коленном суставе — до 100-200 движений в день; попытки активного отрыва оперированной конечности от плоскости постели с одновременной ротацией стопы кнутри — до 100-200 движений в день; отведение и приведение оперированной ноги с фиксированной на плоскости постели стопой — 100-200 движений в день.
Из положения стоя: активное отрывание оперированной ноги от плоскости пола со сгибанием ее в коленном и тазобедренном суставах и одновременной ротацией стопы кнутри — до 100-200 движений в день; отведение и приведение оперированной ноги — 100-200 движений; отведение оперированной ноги в сторону с задержкой ее на весу — 100-200 упражнений. Допустимая осевая нагрузка на оперированную ногу — не более 10-20% от нормы.
3. Период реабилитации больного в амбулаторных условиях. К 30-му дню после операции больной, как правило, выписывается из стационара и переводится на амбулаторное лечение с рекомендациями:
1. До 3 мес после выписки продолжать курс лечебной гимнастики:
• изометрические упражнения для мышц нижних конечностей — до 500 в сутки;
• из положения лежа попытки активного отрывания разогнутой ноги от плоскости постели с ротацией стопы кнутри — до 300 упражнений 3 разав сутки;
• из положения лежа активное сгибание ноги в коленном суставе — до 300 упражнений 3 раза в сутки;
• из положения лежа сгибание и разгибание туловища — до 300 упражнений 3 раза в сутки;
• из положения стоя активное отрывание ноги от плоскости пола со сгибанием ее в коленном и тазобедренном суставах и одновременной ротацией стопы кнутри — до 300 движений в день;
• из положения стоя активное отведение ноги с удержанием ее на весу — до 300 упражнений 3 раза в сутки.
2.Ходить при помощи костылей с ограничением физической нагрузки по времени (не более 1,5-2 ч в день). Через каждый месяц после выписки из стационара увеличивать нагрузку на оперированную конечность на 20% от нормы, а продолжительность ходьбы — на 30 мин.
Через 2-3 мес после операции пациент должен свободно ходить при помощи костылей с нагрузкой на оперированную ногу до 80—100% в течение 2-3 ч. Рекомендуется оздоровительное плавание в бассейне.
4. К 3-4-му месяцу после операции пациент, как правило, может переходить на ходьбу с тростью или без нее с полной нагрузкой на оперированную ногу.
По данным клинико-рентгенологического обследования, к 3-4-му месяцу после операции функциональные возможности тазобедренного сустава с практически полным безболезненным объемом движений в нем восстанавливаются. В эти сроки больной ходит без дополнительных средств опоры и полностью обслуживает себя. Это становится возможным благодаря формированию плотной рубцовой ткани на частично резецированной головке бедренной кости.
Приводим клинический пример.
Больной С. 21 год.
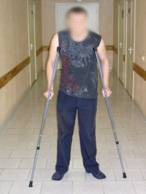
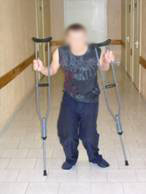
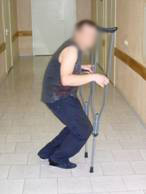
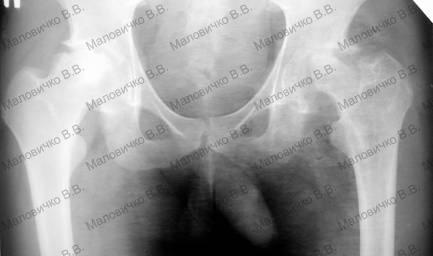
Диагноз при поступлении – асептический некроз головок обеих бедренных костей. Деформирующий артрозо-артрит обоих тазобедренных суставов 2-3 степени. Приводяще-сгибательная контрактура в обоих тазобедренных суставах больше слева.Со слов больного считает себя больным последние 1,5-2 года, когда впервые появились боли в обоих тазобедренных суставах. Боли постепенно усиливались, развивались приводяще-сгибательные контрактуры, хромота. Больной перешел на ходьбу с помощью костылей, перестал обслуживать себя самостоятельно. Больной отмечает более сильный болевой синдром в левом тазобедренном суставе (Рис 7, 8, 9, 10, 11).
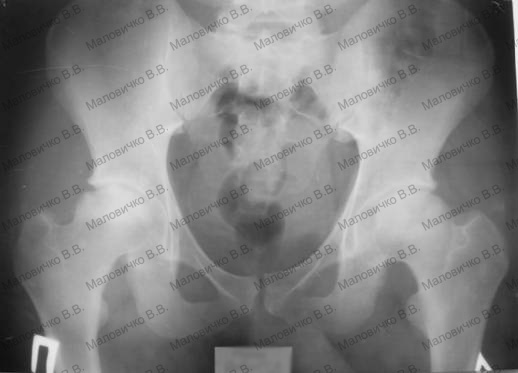 |
| Рис 7 Рентгеновский снимок за 1 год до операции – начало заболевания |
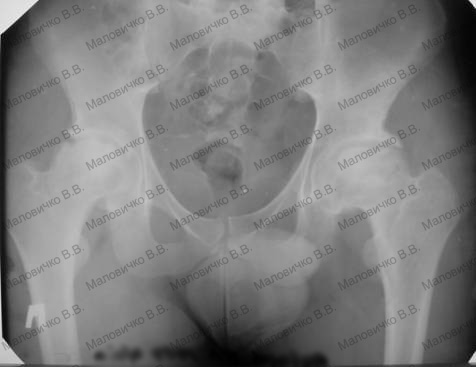 |
| Рис 8 Рентгеновский снимок через 1 год после начала заболевания, за 1 неделю перед операцией |
 |  |  |
| Рис 9 | Рис 10 | Рис 11 |
| Функция суставов перед операцией | ||
При ПЦР диагностики крови до операции выявлен вирус герпеса. Оперирован –выполнена эпифизэктомия головки левой бедренной кости (Рис 12).При микробиологическом исследовании операционного материала обнаружена анаэробная микрофлора – пептострептококк, при ПЦР-диагностике операционного материала – вирус герпеса.
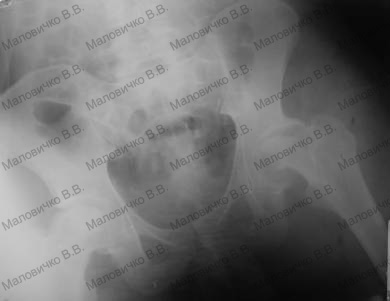 |
| Рис 12 Рентгеновский снимок после операции. Фото 1сутки после операции |
Проведен курс ЛФК. Движения в левом тазобедренном суставе восстановлены (Рис 13,14,15).
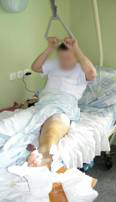 | 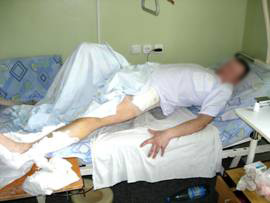 |  |
| Рис 13 | Рис 14 | Рис 15 |
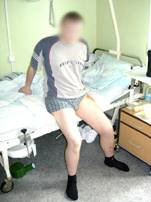
Больной обучен ходьбе с помощью костылей. На контрольных рентгеновских снимках – стояние резецированной головки бедренной кости относительно вертлужной впадины правильное. Выписан на 30 день после операции (Рис 16, 17, 18).
 |  | 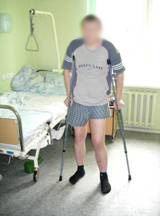 |
| Рис 16 | Рис 17 Рентгеновский снимок перед выпиской пациента из стационара | Рис 18 |
Курс ЛФК продолжен в амбулаторных условиях. Через 3 месяца перешел на ходьбу без дополнительной опоры, полностью себя обслуживает. После проведенного лечения боли прекратились в левом и существенно уменьшились в правом тазобедренных суставах. Клинический результат через 3 года (Рис 19, 20, 21, 22, 23, 24).
| Рис 19 | Рис 20 | ||
| Рис 21 | Рис 22 | Рис 23 | Рис 24 |
ВЫВОДЫ
1. Идиопатический деформирующий коксартроз и асептический некроз головки бедренной кости в некоторых случаях являются следствием вялотекущего артрозоартрита тазобедренного сустава вирусно-бактериальной этиологии. В связи с этим у всех больных при решении вопроса о тотальном эндопротезировании тазобедренного сустава необходимо выполнять ПЦР-исследование крови на вирус герпеса, цитомегаловирус, вирус Эпштейна—Барр, хламидии и ТВС.
2. Проведение курса специфического лечения противовирусными и антибактериальными препаратами с последующим назначением препаратов кальция и хондропротекторов может привести к стойкой ремиссии у больных с деформирующим коксартрозом, развившимся на фоне артрозоартрита, с исчезновением болевого синдрома и улучшением опорно-двигательной функции сустава.
3. Проведение курса специфического лечения больным с вялотекущим артрозоартритом значительно снижает риск развития гнойно-воспалительного процесса в случае выполнения им тотального эндопротезирования тазобедренного сустава.
Для больных деформирующим коксартрозом вирусно-бактериальной этиологии, пациентов с указаниями в анамнезе на перенесенный воспалительный процесс в области сустава, с наличием послеоперационных рубцов, а также для ВИЧ-инфицированных больных операцией выбора является эпифизэктомия головки бедренной кости с последующим проведением курса лечебной реабилитации. Данный метод позволяет добиться купирования гнойно-воспалительного процесса в тазобедренном суставе и восстановить безболезненную опорно-двигательную функцию конечности без ее укорочения и риска развития инфекционного процесса.
 |  |
ЛИТЕРАТУРА
1. Гурьев В.Н. //Артропластика крупных суставов:Сб. науч. трудов. — М., 1974. — С. 169-184.
2. Загородний Н.В., Ильин А.А., Карпов В.Н. и др. //Вестн. травматол. ортопед. — 2000. — N 2. — С. 73-76.
3. Загородний Н.В., Агзамов Д.С. //Литопис травматологии и ортопедии (Киев). — 2004. — N 1-2. — С. 82-83.
4. Маловичко В.В., Уразгильдеев З.И., Цыкунов М.Б. //Вестн. травматол. ортопед. — 2003. — N 2. — С. 48-56.
5. Маловичко В.В. Комплексное лечение больных с гнойно-воспалительными процессами после эндопротези
рования тазобедренного сустава: Дис…. канд. мед. наук.— М., 2004. — С. 147-156.
6. Мамонтов В.Д. Клиника, диагностика и лечение инфекционных осложнений после эндопротезирования
тазобедренного сустава: Дис. … д-ра. мед. наук. —СПб, 2000.
7. Николенко В.К., Буряченко Б.П. //Вестн. травматол.ортопед. — 2004. — N 2. — С. 3-10.
8. Огарев Е.В. Развитие тазобедренного сустава у детей и подростков в клинико-анатомо-рентгенологическом
аспекте: Дис. … канд. мед. наук. —М., 2003.
9. Пхакадзе Т.Я., Окропиридзе Г.Г., Малышева Э.С. //Вестн. травматол. ортопед. — 2006. — N 1. — С. 81-84.
10. Сиваш К.М. //Артропластика крупных суставов: Сб. науч. трудов. — М., 1974. — С. 158-168.
11. Скляренко Е.Т. //Там же. — С. 27-31.
12. Уразгильдеев З.И., Маловичко В.В. //Вестн. травматол. ортопед. — 1999. — N 1. — С. 11-16.
13. Шадин М.Я. Новый метод оперативного лечения неопорного бедра. — Л., 1964. — С. 40.

