КОМПЛЕКСНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ГНОЙНО-ВОСПАЛИТЕЛЬНЫМИ ПРОЦЕССАМИ ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА.
Комплекс реабилитационных мероприятий для создания опорного неоартроза в тазобедренном суставе у больных перенесших удаление эндопротеза.
Как было сказано выше, проблема тактики лечения и реабилитации больных, перенесших удаление инфицированного эндопротеза тазобедренного сустава, освещена в литературе недостаточно. Эти публикации как в отечественной, так и в зарубежной литературе единичны, основаны на небольшом клиническом материале. Все авторы отмечают, что, как правило, после удаления эндопротеза у пациента формируется не опорное, болтающееся бедро. Поэтому авторы предлагают выполнять реэндопротезирование или артродезирование тазобедренного сустава, что не всегда технически и практически не только выполнимо, но даже противопоказано.
Нами совместно с отделением реабилитации ЦИТО (зав. отд. проф. М.Б.Цыкунов) разработана относительно не сложная, практически во всех случаях выполнимая и эффективная программа функционального лечения больного после удаления эндопротеза тазобедренного сустава с целью создания опорного неоартроза. Эта программа является составной частью комплексного лечения и реабилитации больных с гнойно-воспалительными осложнениями в области эндопротезированного тазобедренного сустава и состоит из 3 этапов:
Программа функционального лечения больных с целью создания опорного неоартроза.
А. Ранний послеоперационный период (постельный режим до 30 дня после операции).
1-А. Ранний послеоперационный период – до 10 дня после операции.
2-А. Ранний послеоперационный период – с 10 по 20 день после операции.
3-А. Ранний послеоперационный период – с 20 по 30 день после операции.
Б. Поздний послеоперационный период (с 30 дня и до выписки больного из стационара).
В. Период реабилитации в амбулаторных условиях (до 6-8 месяцев после выписки больного из стационара).
А. Реабилитационные мероприятия в раннем послеоперационном периоде (постельный режим до 30 дня после операции).
Длительность периода постельного режима определяется размером выполняемой в ходе операции резекционной секвестрнекрэктомии проксимального отдела бедренной кости. В случае резекции большого вертела длительность постельного режима как правило составляет 30 дней. Если резекция захватывает межвертельную зону вплоть до малого вертела постельный режим может увеличиться до 40-45 дней. При выполнении же резекционной секвестрнекрэктомии проксимального отдела бедренной кости ниже малого вертела на 5 см проблема создания опорного неоартроза практически не имеет решения. В этих случаях больным после купирования воспалительного процесса изготавливался ортопедический ортез для фиксации оперированной нижней конечности и нижней части туловища с упором на седалищный бугор и шарнирными замками в области тазобедренного и коленного суставов. Анатомическое укорочение конечности компенсировалось в ортезе за счет стремени.
При выдерживании, приблизительно в течение 1 месяца, оперированной конечности в деротационной шине с углом отведения в 40-45 градусов и одновременным ранним началом ЛФК для укрепления мышц нижних конечностей, тягой сокращающихся мышц резецированный проксимальный отдел бедра постепенно приближается к вертлужной впадине. Резецированный проксимальный конец бедра областью сформированной нами выемки подтягивается к крыше вертлужной впадины и там удерживается постепенно формирующимися рубцами.
Помимо данных контрольной рентгенографии, важным клиническим признаком возможности отменить постельный режим и начать обучение больного ходьбе с помощью костылей является функционально правильное положение стопы, т.е. отсутствие ее ротации, после снятия деротационной шины.
Ранний послеоперационный период 1-А – до 10 дня после операции.
Больной в этот период соблюдает постельный режим с отведением оперированной нижней конечности на плоскости постели под углом в 40-45 градусов. Стопа фиксируется в деротационной шине в функционально правильном нейтральном положении (Рис. 76).
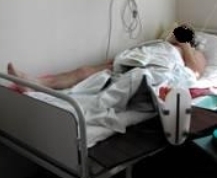 Рис 76. Рис 76. |
Осуществляется ирригационное дренирование послеоперационной полости растворами антисептиков. Проводится курс адекватной антибактериальной терапии, а также лечебные мероприятия, направленные на стабилизацию гомеостаза организма больного. В этот период программа реабилитации пациента направлена на профилактику послеоперационных осложнений, последствий гипокинезии, стабилизацию оперированного бедра в правильном функционально выгодном положении (нейтрализация возможных ротационных моментов), создание условий для функционирования дренажа, профилактику контрактур и гипотрофии мышц, коррекцию психического статуса.
Занятия лечебной гимнастикой проводятся в положении лежа на спине и сидя с отведенной ногой.
Основным в комплексе лечебной гимнастики на этом этапе являются дыхательные упражнения, в сочетании с элементами массажа грудной клетки. Эти упражнения чередуются с укреплением мышц верхних конечностей, спины и здоровой нижней конечности, что обеспечивает подготовку больного к ходьбе с помощью костылей. Кроме того, назначаются изометрические упражнения для мышц оперированной нижней конечности и щадящие пассивно – активные сгибания в коленном суставе по 5-10 минут 3 раза в день (Рис. 77, 78, 79).
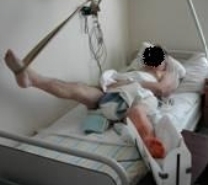 Рис 77 Рис 77 | 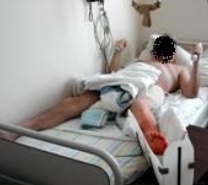 Рис 78 Рис 78 | 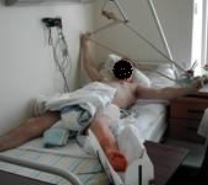 Рис 79 Рис 79 |
Начиная со 2-3 дня после операции, больному рекомендуется присаживаться в постели с использованием «Балканской» рамы и трапеции.
Ранний послеоперационный период 2-А – с 10 по 20 день после операции.
В зависимости от общего состояния больного продолжаются лечебные мероприятия, направленные на стабилизацию гомеостаза. Антибактериальная терапия, как правило, отменяется. Швы с операционной раны снимаются, но продолжается ирригационное дренирование послеоперационной раны, так как мягкотканная полость еще остается. К десятому дню после операции больной должен свободно сидеть в постели в вертикальном положении и по возможности опускать здоровую ногу с кровати на стул. В эти же сроки больной включает в свой реабилитационный комплекс помимо общетонизирующих упражнений, динамические упражнения с отягощением для мышц верхних конечностей, спины и здоровой ноги с использованием эластичной тяги, «Балканской рамы» и спинки кровати, как упора для здоровой нижней конечности. Продолжается активно – пассивное сгибание в коленном суставе.
Постепенно вводятся активные упражнения для оперированной конечности – попытка отрыва разогнутой и пассивно согнутой в коленном суставе конечности (на валике) от плоскости постели. Увеличивается число повторений и темп движений. Продолжительность занятий лечебной гимнастикой увеличивается до 10-15 минут 3 раза в день. Добавляют упражнения для укрепления мышц спины с использованием Балканской рамы и трапеции, заключающиеся в сгибании и разгибании туловища до 50-100 раз в сутки (Рис. 80, 81).
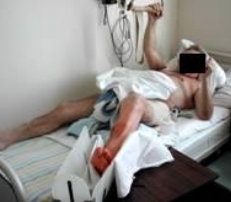 Рис 80 Рис 80 | 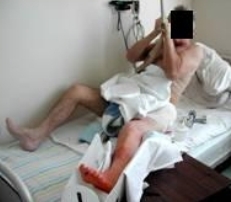 Рис 81 Рис 81 |
Ранний послеоперационный период 3-А – с 20 по 30 день после операции.
На этом этапе лечения состояние больного, как правило, удовлетворительное, антибактериальная терапия закончена, швы сняты, нарушенный оперативным вмешательством гомеостаз организма больного восстановлен, дренажные трубки удалены. Продолжается тренировка околосуставных мышц в изометрическом режиме и постепенно вводятся динамические упражнения для мышц оперированной нижней конечности – активное сгибание в коленном суставе с попытками активно отрывать разогнутую оперированную ногу от постели до 100 движений за день.
Эти упражнения чередуют с активными динамическими упражнениями с отягощением для тренировки мышц верхней конечности, спины и здоровой ноги с использованием эластичной тяги, эспандера, Балканской рамы, спинки кровати ,гантелей. Продолжительность занятия лечебной гимнастикой увеличивается до 20-30 минут 3 раза в день (Рис. 82, 83, 84).
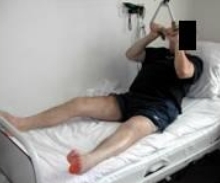 Рис 82 Рис 82 | 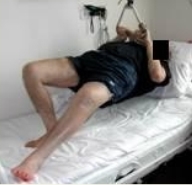 Рис 83 Рис 83 | 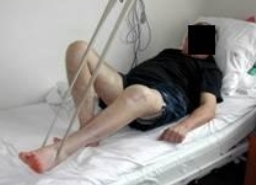 Рис 84 Рис 84 |
Больной обучается свободному активному сидению на постели со спущенной здоровой ногой. Если после снятия деротационной шины стопа свободно удерживается больным в приданной ей на ранних этапах лечения нейтральной позиции, то на время проведения занятий лечебной гимнастикой шина может сниматься.
В конце раннего послеоперационного периода больного обучают сидению со спущенными ногами. Строго следят за тем, чтобы сохранялось установленное отведение оперированной нижней конечности при нейтральной ее позиции.
Б. Поздний послеоперационный период – с 30 дня до выписки больного из стационара.
Целью реабилитационных мероприятий в позднем послеоперационном периоде является тренировка локомоций с дозированной осевой нагрузкой на оперированную ногу, укрепление антигравитарных мышц (ягодичной, четырехглавой мышцы бедра и трехглавой мышцы голени) опорной (здоровой) ноги и верхних конечностей. На этом этапе наряду с продолжением проведения изометрических упражнений увеличивается продолжительность и количество динамических упражнений до 30-40 минут 3 раза в день. Активное сгибание ноги в коленном суставе с попытками активно отрывать разогнутую оперированную ногу от постели до – 200 движений за день. Начиная с 30 дня, больного обучают самостоятельному спусканию ног с постели и сидению на ней со строгим сохранением угла отведения оперированной ноги в 30-35 градусов (Рис. 85).
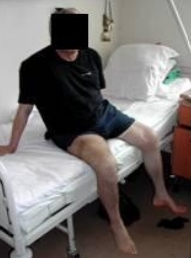 Рис 85 Рис 85 |
Затем больного обучают самостоятельному вставанию, стоянию у постели и ходьбе по палате с опорой на костыли на отведенной под 30 – 35 градусов оперированной нижней конечности с обязательной компенсацией ее анатомического и функционального укорочения набойкой на подошву обуви. Допустимая осевая нагрузка до 10-15% от нормы. Ходить пациенту на этом этапе реабилитации разрешается не более 10 – 15 минут в сутки (Рис. 86).
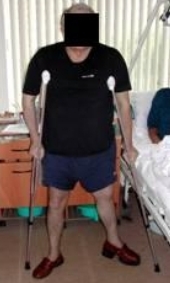 Рис 86 Рис 86 |
При проведении всех реабилитационных мероприятий следует помнить, что основной их задачей является формирование неоартроза на месте резецированного тазобедренного сустава, поэтому основным моментом реабилитации является постепенность, без форсирования усилий самого пациента.
При выполнении упражнений направленных на укрепление мышц оперированного бедра нагрузки должны быть сравнимы с собственным весом конечности. Делается акцент на мышечные группы абдукторов, экстензоров и внутренних ротаторов бедра. Изометрические упражнения для околосуставных мышц чередуются с динамическими упражнениями с отягощением эластичным бинтом, эспандером.
Из положении стоя на костылях больной обучается самостоятельно садиться и вставать со стула с соблюдением заданного угла отведения ноги (до 10 упражнений 3 раза в день). Активное отведение ноги и сгибание ее в тазобедренном суставе из положения стоя, также до 10-15 упражнений 3 раза в день.
С 35-40 дня переходят к обучению ходьбе по больничному коридору с помощью костылей или поручней на отведенной до 30-35 градусов оперированной ноге в обуви с набойкой для компенсации анатомического и функционального укорочения ноги. Эти занятия продолжаются 15-20 минут и повторяются до 3х раз в день. Допустимая осевая нагрузка на оперированную ногу не более 10-15% от нормы (Рис. 87, 88).
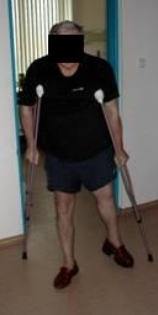 Рис 87 Рис 87 | 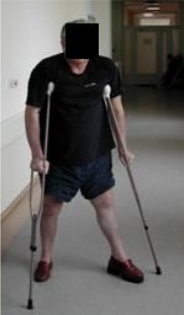 Рис 88 Рис 88 |
В. Период реабилитации больного в амбулаторных условиях.
К 40-50 дню после операции больной, как правило, выписывается из стационара и переводится на амбулаторное лечение. Продолжительность занятий из положения лежа и стоя может быть увеличена до 45 минут 3 раза в день. Пациенту даются следующие рекомендации:
- До 3-х месяцев после выписки продолжается курс ЛФК:
а) Изометрические упражнения для мышц нижних конечностей до 500 в сутки.
б) Из положения лежа, с соблюдением отведения ноги под угол в 25 – 30 градусов, попытки активного отрыва разогнутой ноги от плоскости постели до 100 упражнений 3 раза в сутки.
в) Из положения лежа активное сгибание оперированной ноги в коленном суставе до 100 упражнений 3 раза в сутки.
г) Из положения лежа сгибание и разгибание туловища до 100 упражнений 3 раза в сутки.
д) Из положения стоя активное сгибание оперированной ноги в тазобедренном и коленном суставах до 100 упражнений 3 раза в сутки в сутки.
е) Из положения стоя активное отведение оперированной ноги до 100 упражнений 3 раза в сутки. - Ходить с помощью костылей с ограничением физической нагрузки по времени (не более 1 – 1,5 часов в день) опираясь на отведенную под угол в 30-35 градусов оперированную ногу в обуви с набойкой для компенсации укорочения.
- Через каждый месяц после выписки нагрузка на оперированную конечность увеличивается на 10-15% от нормы, а продолжительность ходьбы на 30 минут.
- Через 3 месяца после выписки пациент должен свободно ходить с помощью костылей, опираясь на отведенную ногу с нагрузкой до 50% в течение 2 – 3 часов.
- К 4 – 6 месяцу после выписки пациент, как правило, может самостоятельно активно отрывать выпрямленную ногу от плоскости постели. Свободное выполнение больным данного упражнения является функциональным тестом, подтверждающим факт наличия достаточно крепких рубцовых тканей в области неоартроза. В этом случае угол отведения конечности уменьшается до 15-20 градусов. Для разгрузки используется трость. Подбирают набойку на обувь до удобной высоты.
- К 6 месяцу после выписки из стационара – конечность приводится в функционально правильное положение, уменьшается набойка на обувь до высоты необходимой для компенсации истинного анатомического укорочения. Больной продолжает ходить с помощью трости, продолжается курс ЛФК и массажа. Рекомендуется оздоровительное плавание в бассейне.
По данным клинико-рентгенологического обследования больных, к 6-8 месяцу после операции у пациента формируется опорный неоартроз в области резецированного проксимального отдела бедренной кости с практически полным объемом движений в нем. В эти сроки больной начинает ходить без дополнительной опоры или с палочкой, используя набойку на обувь, высота которой отражает истинное анатомическое укорочение конечности.
Это становится возможным благодаря формированию плотной фиброзной ткани в области неоартроза и приближению диафиза бедренной кости к крыше вертлужной впадины так, что созданная во время операции выемка упирается в ее наружный край.

